Фиброзная дисплазия. Фиброзная дисплазия костей (болезнь Брайцева). Фиброзная дисплазия костей ног Фиброзная дисплазия лучевой кости
Впервые о фиброзной дисплазии кости было сообщено в 1927 году на 19-м съезде хирургов России. Этот доклад принадлежал Брайцеву В.Р., именем которого данное заболевание сейчас называется. Но так было не всегда. Несмотря на то, что фиброзную дисплазию костей первым описал Брайцев, в течение некоторого время ее стали называть болезнью Лихтенштейна-Яффе. Эти два ученных только дополнили то описание, которое дал Брайцев. В последующем по инициативе Т.П.Виноградовой в 1973 году данную патологию переименовали в болезнь Брайцева-Лихтенштейна во всей мировой литературе.
По мнению первооткрывателя, причиной развития остеофиброзной дисплазии считалась нарушенная работа мезенхимы, которая воспроизводит костную ткань фиброзного типа. В итоге последняя имеет назавершенное и неполноценное строение. Поэтому происходит фиброзирование костного мозга со склонностью к его разрастанию и образованию типичного остеоида. Подобные нарушения развиваются еще в эмбриональном периоде под воздействием неопределенных факторов. Онимогут распространиться либо на участок кости, либо на всю кость, либо вовлекать несколько костей подряд.
Классификация
К настоящему времени нет единой классификации фиброзной дисплазии костей, которая бы удовлетворяла всем требованиям клиницистов. Предложены различные варианты разделения данной патологии. Наиболее распространенными являются следующие.
В зависимости от количества вовлеченных костей заболевание делится на следующие виды:
- Моноостический – процесс поражает только одну кость
- Осевой – поражаются длинные кости трубчатого строения одной из конечности, например, руки или ноги
- Односторонний – поражаются кости с одной из стороны, например, кости правой верхней и нижней конечностей
- Двусторонняя – поражаются кости правой и левой стороны.
Онне различает следующие формы:
- Синдром Олбрайта – характерные поражения кости, при которых наблюдается повышенная кожная пигментация и период пубертата у девочек, который начинается раньше возрастной нормы
- Полиоссальная – в процесс вовлекаются только кости, причем 2 и более
- Монооссальная – поражена только одна какая-либо кость.
В современной медицине наиболее рациональной принято считать классификацию, основанную на клинических и рентгенологических данных. Согласно ей, выделяют следующие формы:
- Монооссальная – заболевание вовлекает только одну кость
- Олигооссальная – 2 или 3 кости
- Полиоссальная, в рамках которой выделяют формы без внекостных проявлений и формы с таковыми, например, неполный вариант синдрома Олбрайта
- Синдром Олбрайта
- Смешанная форма, при которой в патологический процесс вовлекается не только костная ткань, но и хрящевая (костно-хрящевая дисплазия).
Симптомы
Течение заболевания в разных случаях может быть различным. По непонятным причинам у одних пациентов наблюдается медленное течение, а у других – быстрое прогрессирование патологического процесса. Такой бурный рост сочетается с выраженным клеточным полиморфизмом, что сближает его с онкологическим процессом (с саркомой кости). Чаще всего в патологический процесс вовлекается большеберцовая кость, что приводит к характерному внешнему виду пациента. Однако характер клинической картины зависит от локализации поражения. Общими клиническими симптомами являются следующие:
- Изменение формы костей
- Хромота (если процесс поражает кости нижних конечностей, что приводит к их укорочению или удлинению)
- Боль в месте поражения
- Патологические переломы.
Болевой синдром при фиброзной дисплазии костей характеризуется определенными признаками. Речь идет о следующих:
- Чаще всего характерны для поражения костей нижних конечностей и черепа, практически отсутствуют, если в патологический процесс вовлекаются верхние конечности или кости туловища
- Боли имеют разную продолжительность и, соответственно, степень ограничения пациента также существенно разнится
- В отсутствие физической нагрузки и во время отдыха боли практически не беспокоят человека
- Усиление боли наблюдается, если человека совершает какие-либо движения или же поднимает тяжести
- Наличие хромоты и деформации способствует усилению боли.
Поражение большеберцовой кости, которая является излюбленной локализацией фиброзной остеодисплазии, приводит ее искривлению кпереди, а также в сторону. При этом наблюдается боковое уплощение кости и участки неравномерного расширения. Боли могут возникать либо одновременно с появлением деформации, либо спустя некоторое время до или после ее появления.
Изменение формы бедренной кости приводит тоже к характерной деформации. Она заключается в выраженном искривлении бедра в наружную сторону. При этом большой вертел может достигать практически подвздошного крыла. Это приводит к значительному изменению походки. Такая деформация в медицинской литературе имеет различные названия, например, форма хоккейной клюшки, ручки кувшина и т.д.
Патологический процесс, поражающий плечевую кость, вызывает ее расширение по типу булавы. При этом нарушается также и строение кисти, внешний вид которой напоминает обрубленные пальцы. Это происходит за счет укорочения и утолщения пальцевых фаланг.
Костные искривления становятся причиной разболтанности суставов. Это создает условия для развития дегенеративно-дистрофического процесса в них (деформирующий остеоартроз), что еще больше нарушает состояние человека. Ситуация может усугубляться при неправильно сросшихся переломах, при которых кость окончательно искривляется и укорачивается.
При фиброзной дисплазии костей могут отмечаться и более редкие формы заболевания, при которых поражаются следующие анатомические структуры:
- Позвонки
- Ребра
- Кости таза.
Важно отметить одну особенность фиброзной остеодисплазии. Это заболевание всегда начинается еще с детского возраста, затем наблюдается его прогрессирование (медленное или быстрое в зависимости от действия причинных факторов). По наступлению половой зрелости наблюдается стабилизация патологического процесса. Поэтому лечение данного заболевания должно начинаться как можно раньше, чтобы по возможности сохранить большее количество костей нормальными.
Диагностика
Диагностика фиброзной дисплазии костей во многом основывается на результатах рентгенологического исследования. Его проведение в сочетании с оценкой клинических проявлений резко снижает процент диагностических ошибок. Основными отличительными признаками данного заболевания, которые могут быть выявлены на рентгенограмме, являются следующие:
- Варусное отклонение бедра, то есть больше к наружной поверхности
- Большой вертел располагается выше обычного уровня, приближаясь к крылу подвздошной кости
- Увеличение костных бугров в черепе – лобного, затылочного и теменных
- Увеличение толщины височной дуги
- Сглаженность спинки носа
- Укорочение костей верхней и/или нижней конечности
- Крапчатые включения на общем фоне кости
- Характерный признак – «матовое стекло», который определяется на рисунке пораженной кости
- Практически полное отсутствие костно-мозгового канала, что связано с патологическим разрастанием несовершенной кости
- Чередование очагов просветления с очагами уплотнения.
Наличие тех или иных рентгенологических признаков заболевания зависит от длительности заболевания и количества вовлеченных в патологический процесс костей. Вовсе не обязательно сочетание всех приведенных симптомов у одного пациента.
Диагностика фиброзной остеодисплазии должна быть своевременной, как и последующее за ней лечение, так как данное заболевание относится к предопухолевым процессам. С онкологическими состояниями его сближают следующие признаки:
- Возможность перехода фиброзной остеодисплазии в истинную опухоль, особенно в детском возрасте
- Рецидив патологического процесса после хирургического удаления очага поражения
- Некоторые особенности морфологии
- Малигнизация, то есть озлокачествление процесса.
Таким образом, болезнь Брайцева-Лихтенштейна является диспластическим процессом, при котором существует реальная возможность полноценно неразвитой костной ткани в опухолевую с патологически быстрым ростом и делением.
Лечение
Лечение фиброзной дисплазии костей сопряжено с различными трудностями. Наибольшая из них заключается в том, что отсутствуют средства патогенетической терапии, так как заболевание связано с нарушением эмбрионального развития.
К тому же причинные факторы данной патологии окончательно не известны. Так, Шлумбергер считал, что в основе фиброзной остеодиплазии находятся извращенные реакции костной ткани на травматическое повреждение. Не у всех пациентов остеобласты функционируют нормально, чтобы в полном объеме возместить образовавшийся дефект в кости. У кого-то происходит образование незрелой ткани, с которой и связано развитие заболевания. Некоторые авторы пытались объяснить происходящие патологические изменения как следствие неправильной работы эндокринной системы. В подтверждение они приводили синдром Олбрайта. Однако эндокринные нарушения обнаруживались далеко не у всех пациентов. Реклингхаузен рассматривал эту патологию как местное проявление нейрофиброматоза.
В настоящее время принята некоторая условная концепция относительно причин и механизмов развития данного заболевания. Считается, что это эмбриональное нарушение, которое реализуется после рождения в связи с наличием врожденного неврологического расстройства. Это подтверждается наличием центральных нарушений в системе гипофиза и коры надпочечников. Данное обстоятельство может открывать новые возможности лечения (использование некоторых фармакологических препаратов с эндокринной активностью).
Главная задача в лечении таких пациентов – это уменьшить выраженность проявлений данной патологии и улучшить возможность самостоятельного обслуживания и выполнения профессиональной деятельности. Для реализации этой задачи в большинстве случаев применяется ортопедическое лечение. Также очень важны мероприятия по профилактике патологически возникающих переломов. В данном случае тактика будет определяться минеральной плотностью кости, уровнем кальция и фосфора в крови.
Хирургические методы лечения фиброзной дисплазии костей не являются рутинными. Для их применения существуют определенные показания, когда вероятность получения наиболее благоприятного результата высока. Основными показаниями являются следующие:
- Быстрое увеличение патологического очага
- Стойкий болевой синдром, связанный с фиброзной остеодисплазией
- Наличие перелома определенной локализации, при котором существует огромная угроза жизни пациента
- Наличие очаговых кист.
К сожалению, точно установить причины изменений до сих пор не удалось. Медики полагают, что все дело в мутациях, но доказательств пока нет.
Врачи дополнительно выделяют ряд предрасполагающих к фиброзу факторов. Среди них:
- различные гормональные нарушения, особенно опасные в детском возрасте, когда кости только формируются;
- патологии связочно-мышечного аппарата, из-за которых часто страдают область большеберцовой кости, бедра, челюстей;
- наличие предрасположенности, закрепленной генетически;
- неправильное питание женщины во время вынашивания ребенка (пренебрежение фруктами и овощами);
- действие факторов окружающей среды и вредных привычек;
- использование некоторых лекарственных средств в период беременности;
- выраженный токсикоз;
- синдром маловодия и др.
Однако все эти факторы лишь предрасполагают к развитию заболевания, но их наличие не ведет к нему в 100% случаев.
Классификация
При развитии фиброзной дисплазии костей у детей принято выделять несколько форм болезни. В первую очередь деление происходит на моно- и полиоссальную патологию. При монопатологии поражается только одна кость.
При полипатологии вовлекается в процесс несколько костей, но только с одной стороны тела. Например, может быть диагностирована фиброзная дисплазия большой берцовой кости, верхней челюсти и черепа, но только слева или только справа.
Существует еще одна классификация, в которой выделяют:
- диплазию внутрикосного типа, при которой у пациента редко наблюдаются сильные костные деформации, а при исследовании в одной или в нескольких костях есть очаги фиброза;
- тотальный тип, при котором поражается вся кость в целом, а у пациента выявляются сильные деформации костного скелета;
- синдром Олбрайта – форма болезни, диагностируемая у детей и отличающаяся быстрой прогрессией;
- фиброзно-хрящевую форму, которая отличается способностью часто перерождаться в злокачественную опухоль.
Дополнительно выделяются опухолевидная и обызвествляющая формы, но они встречаются очень редко.
Симптомы
Важно понимать, что выраженные врожденные деформации при этой болезни обычно отсутствуют. Симптомы патологии очень разнообразны, зависят от пораженного сочленения. При поражении тазобедренных костей пациент может жаловаться на легкие боли, деформация будет происходить постепенно. Иногда диагноз ставится только после того, как будет сформирован патологический перелом.
Полиоссальная форма влечет за собой поражение трубчатых костей с одной стороны. Вовлекаются больше- и малоберцовая кости, плечевая, локтевая, лучевая, бедренная. Фиброзная дисплазия костей черепа и таза также встречается при полиоссальной форме. Могут вовлекаться лопатка, ребра, позвоночник. Интересно, что кости запястья обычно не входят в процесс.
Нижние конечности всегда искривляются. Происходит это из-за того, что они вынуждены выдерживать на себе вес тела. Особое внимание обращает на себя укорочение бедренной кости. В зависимости от выраженности болезни укорочение может достигать 10 см с одной стороны. При этом пациент начинает хромать, жаловаться на боли в суставе.
Фиброзная дисплазия коленного сустава или большеберцовой кости может вести к тому, что у человека искривляется голень, замедляется рост конечности с пораженной стороны. Соответственно, часто выявляется искривление осанки. Особенно неблагоприятен процесс, если поражаются одновременно бедренные кости и кости таза.
Монооссальная патология имеет более благоприятное течение. В зависимости от вида болезни и степени выраженности варьируется степень деформации. Например, при поражении нижней челюсти может изменяться прикус, появляться выраженная асимметрия лица, а если вовлекаются ребра, деформируется грудная клетка.
Какой врач лечит фиброзную дисплазию?
Фиброзная дисплазия – сложное заболевание. Его лечением в первую очередь занимается хирург или травматолог. Если выявляются опухолевые процессы, необходимо привлечение онколога.
Диагностика
Диагностика заболевания не представляет сложностей для опытного рентгенолога. Необходимо обнаружить на снимке конечности очаги, напоминающие мутное стекло или крапчатые зоны, которые чередуются с участками плотной ткани. В некоторых случаях, если явно заметно поражение одной кости и необходимо исключить вовлечение других частей скелета, выполняется денситометрия. Также может рекомендоваться КТ-исследование.
Монооссальная патология может представлять трудности для диагностики. В этом случае рекомендуется динамическое наблюдение. Также пациенту необходимо посетить терапевта, онколога, фтизиатра. Нередко для дифференцировки туберкулезного поражения костей требуется сдать пробы на туберкулез.
Лечение
Лечится фиброзная дисплазия в основном с помощью оперативных методик. Рекомендуется удаление пораженных костных структур, замена их на трансплантаты. Если обнаруживаются патологические переломы, то пациенту накладывается аппарат Илизарова.
Если патология носит полиоссальный характер, например, обнаружена дисплазия верхней челюсти, костей черепа и конечностей, рекомендуются мероприятия по предотвращению патологических переломов. Пациенту выполняют массаж, назначают физиотерапию, лечебную физкультуру. Постоянно ведется динамическое наблюдение за процессами.
В терапии не используются лекарственные средства ввиду их неэффективности. Если препараты и назначаются, их используют в основном для коррекции сопутствующих заболеваний или облегчения симптомов.
Профилактика
На 100% эффективных методов предотвращения фиброзной дисплазии не существует, так как неизвестны причины этой болезни. Женщинам, которые заботятся о здоровье своего будущего ребенка, рекомендуется:
- отказаться от работы на вредных производствах;
- перестать употреблять алкоголь и курить;
- тщательно следить за своим питанием, контролируя поступление в организм полезных витаминов, макро- и микроэлементов;
- своевременно брать под контроль эндокринные заболевания, способные негативно сказаться на развитии плода;
- выбрать оптимальный режим труда и отдыха, чтобы воздействие стрессов в период беременности было минимальным.
Прогноз при фиброзной дисплазии в основном расценивается, как положительный. Наибольшую опасность представляет полиоссальная форма болезни, ведущая к выраженным деформациям и снижению качества жизни.
Вероятность озлокачествления составляет 0,2%, а если пациент находится под постоянным динамическим наблюдением, онкологию удается обнаружить на ранних стадиях ее развития, что позволяет предпринять меры.
Полезное видео про фиброзно-мышечную дисплазию
Нет похожих статей.
Catad_tema Травматология и ортопедия - статьи
Фиброзная дисплазия
Фиброзная дисплазия
МКБ 10: M85.0 , M 85.4 , М85.5
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
ID: КР449
Профессиональные ассоциации:
- Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР)
Утверждены
на заседании Президиума АТОР XX.XX.2016 г.г. Москва
Согласованы
Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г.
билокальный остеосинтез
гидроксиапатит
компрессионно-дистракционный остеосинтез
костная киста
монолокальный компрессионный остеосинтез
остеодисплазия
фиброзная дисплазия
Список сокращений
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
БДКО – билокальный компрессионно-дистракционный остеосинтез
ГА – гидроксиапатит
КК – костная киста
КО – комбинированный остеосинтез
МКО - монолокальный компрессионный остеосинтез
МП – медикаментозная пункция
МРТ – магнитно - резонансная томография
НИИ – научно исследовательский институт
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиограмма
ФД – фиброзная дисплазия
КТ - компьютерная томография
Термины и определения
Остеосинтез – хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Остеосинтез чрескостный – остеосинтез, с помощью жестко соединенных между собой металлических спиц или гвоздей, проведенных через отломки костей перпендикулярно к их оси и фиксированных с помощью специальных аппаратов или приспособлений (дуг).
Монолокальный компрессионный остеосинтез (МКО) – создание с помощью аппарата внешней фиксации управляемой компрессии или дистракции в проблемной зоне (зоне интереса).
Билокальный компрессионно-дистракционный остеосинтез (БКДО) – остеотомия отломка и транспорт кости (дозированное, управляемое перемещение сформированного фрагмента).
Фиброзная дисплазия – ненаследуемая аномалия развития костей, при которой нормальная костная ткань заменяется фиброзно-костной тканью.
Костная киста – это заболевание, характеризующееся образованием полости в костной ткани. В его основе лежит локальное нарушение внутрикостного кровообращения, активация лизосомных ферментов.
1. Краткая информация
1.1 Определение
Фиброзная дисплазия – заболевание, характеризующееся нарушением развития (дисплазия) скелета, при котором нормальная кость замещается фиброзной тканью с элементами диспластически изменённой кости. Выделяют монооссальную (около 85% случаев), мономелическую (поражено несколько соседних костей одной конечности, плечевого или тазового пояса) и полиоссальную (около 5% случаев) формы. В основе лежит замедленная и извращенная оссификация эмбрионального хряща .
Костная киста – заболевание, характеризующееся образованием полости в костной ткани. В его основе лежит локальное нарушение внутрикостного кровообращения, активация лизосомных ферментов, которая приводит к деструкции глюкозаминогликанов, коллагена и других протеинов. Процесс сопровождается повышением осмотического и гидростатического давления в формирующейся полости, жидкое содержимое которой имеет высокую фибринолитическую и остеолитическую активность. По международной классификации патологии костной ткани кисты относят к опухолеподобным заболеваниям.
Аневризмальная киста кости – это обширное доброкачественное поражение костной ткани в виде многокамерной, реже однокамерной полости, наполненной кровяным содержимым, ее стенки могут быть с вкраплениями мелких костных частей.
1.2 Этиология и патогенез
Фиброзная дисплазия вызывается соматической мутацией в гене GNAS1, локализованном на хромосоме 20q13.2-13.3. Этот ген кодирует альфа-субъединицу стимулирующего белка G, Gs?. Вследствие этой мутации, происходит замена аминокислоты аргинина (в белке) в положении 201 (R201) на аминокислоту цистеин (R201C) или гистидин (R201H). Этот аномальный белок стимулирует G1 циклический аденозинмонофосфат (АМФ) и остеобласты (клетки) к более высокой скорости синтеза ДНК, чем в нормальных клетках. Это приводит к образованию фиброзной дезорганизованной костной матрицы с образованием примитивной костной ткани, которая не способна созревать в пластинчатые кости. Процесс самой минерализации также проходит ненормально.
В основе этиопатогенеза развития патологического процесса формирования и роста кист лежит локальное нарушение венозного дренажа в метафизарном отделе кости. Возникающее при этом, повышенное внутрикостное давление приводит к альтерации клеточного состава элементов крови и высвобождению лизосомальных ферментов, которые, воздействуя на костную ткань, вызывают её лизис. Одновременно происходит нарушение свертывающей системы крови, выражающееся в локальном фибринолизе. Накапливающиеся продукты распада органического матрикса костной ткани создают повышенное онкотическое давление содержимого кисты. Таким образом, создаётся порочный круг патогенеза, когда каждый из компонентов усиливает другой.
1.3 Эпидемиология
Фиброзная дисплазия составляет около 5% от всех доброкачественных поражений костей. Однако, истинная заболеваемость неизвестна, так как многие пациенты не имеют симптомов. Локализованная фиброзная дисплазия составляет 75-80% случаев.
Фиброзная дисплазия является медленнорастущим поражением, которое обычно появляется в периоды роста костей и, таким образом, их часто можно наблюдать у лиц в раннем подростковом и в позднем подростковом возрасте. Фиброзная дисплазия, которая развивается в нескольких костях, составляет 20-25% всех случаев и пациенты, с этой формой, как правило, показывают проявления этой болезни в несколько более раннем возрасте (средний возраст 8 лет).
Среди всех опухолей и дисплазий скелета кисты костей составляют 37,7% , среди доброкачественных опухолей скелета – 56,2%. Среди больных с патологией опорно-двигательного аппарата они составляют около 0,4 %, а у детей с диспластическими и опухолевыми заболеваниями костей – от 21 до 57 % .
1.4 Кодирование по МКБ
M 85.0 – Фиброзная дисплазия (избирательная, одной кости)
M 85.4 – Единичная киста кости
М85.5 – Аневризматическая костная киста
1.5. Классификация
Классификация фиброзной дисплазии:
- монооссальная;
- мономиелическая;
- полиоссальная.
Классификация костных кист:
- солитарная;
- аневризмальная;
- юкстаартикулярная.
2. Диагностика
2.1 Жалобы и анамнез
Симптомы фиброзной дисплазии. КК чаще развивается в детском и юношеском возрасте, обычно поражает длинные трубчатые кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка обычно сопровождается болью. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Симптомы ФД обычно выявляются еще в детстве, но возможно и позднее начало. Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы. Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома. Степень деформации зависит от локализации очагов фиброзной дисплазии. При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
2.2 Физикальное обследование
Осмотр пораженного сегмента – при осмотре возможно выявить гиперемию, отёк, мышечную атрофию, наличие ран, свищей, трофических язв, деформацию, укорочение сегмента.
Пальпация сегмента - при пальпации можно выявить очаги флюктуации, размягчения и уплотнения мягких тканей, их болезненность, патологическую подвижность.
Измерение сегмента – выявляются отёк, мышечная атрофия, укорочение или удлинение сегмент.
Измерение объема движений в смежных суставах – выявляется наличие патологии суставов.
Визуальный осмотр позволяет предварительно определить вид повреждения кости и прилежащих мягких тканей, локализацию гнойных затеков, наличие трофических язв, степень их распространения, а также определить наличие сосудистой патологии, укорочения, деформации, контрактуры, псевдоартроза.
После сбора анамнеза и визуального осмотра составляется план детального обследования больного.
Рекомендовано на этапе постановки диагноза изучить общий ортопедический статус для выявления сопутствующих нарушений, измерить длину, окружность пораженной и контралатеральной конечностей, амплитуду активных и пассивных движений в суставах, определить величину деформации в градусах, состояние мягких тканей сегмента, наличие рубцов .
Комментарии: Ортопедический осмотр включает:
2.3 Лабораторная диагностика
Лабораторные методы исследования: клинические, биохимические и коагуологические анализы крови, анализы мочи, исследование иммунного статуса.
- Рекомендовано на этапе постановки диагноза провести общий анализ крови с исследованием лейкоцитарной формулы, общий анализ мочи, биохимический анализ крови: общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (натрий, калий, хлор), общий анализ мочи, гистологическое исследование пунктатов и ткани полученной при трепанобиопсии пораженного сегмента конечности, генетический анализ (по показаниям) .
2.4 Инструментальная диагностика
Рекомендована рентгенография в стандартных проекциях (прямая и боковая). При необходимости для выявления истинного угла деформации сегмента рентгенологическое исследование дополнительно выполняется в косых проекциях (угол ротации в пределах 30°-40°) .
Комментарии. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость. При ФД нормальный рисунок метафиза замещен просветлением, продольно расположенным, заостренным по направлению к центру кости и расширяющимся у росткового диска. Это просветление не равномерно, а исчерчено веерообразно расходящимися в сторону эпифизов костными перегородками. Обычно на ряде снимков, произведенных в различных проекциях, можно убедиться в том, что не весь метафиз содержит грубоволокнистую фиброзную ткань. Ось поражённой кости, как правило, всегда изменена.
Для уточнения локализации и распространенности патологического процесса, а также для изучения структуры кости и окружающих её мягких тканей используются компьютерная томография и МРТ.
2.5 Иная диагностика
-
- выполнение ортопедического осмотра ;
- выполнение общего анализа крови с подсчетом лейкоцитарной формулы, биохимического анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограммы, общего анализа мочи .
Комментарии. Целесообразно проведение генетического анализа у пациентов, страдающих ФД для соматической мутации в гене GNAS1, локализованном на хромосоме 20q13.2-13.
3. Лечение
3.1 Консервативное лечение
Консервативное лечение малоэффективно. Часты случаи развития рецидивов КК и ФД, а также прогрессирования деформаций и укорочения конечностей. Положительный эффект пункционного метода лечения, определяемый его патогенетической обоснованностью, позволил добиться регресса кистозного процесса многим исследователям. Однако данные способы не решали проблем, возникающих из-за сопутствующих деформаций, развивающихся укорочений, либо избыточной длины костного сегмента .
3.2 Хирургическое лечение
Остеосинтез осуществляется в плановом порядке.
Противопоказания:
Относительные:
Острые инфекционные заболевания;
Хронические компенсированные заболевания в фазе обострения.
Абсолютные:
Хронические декомпенсированные заболевания внутренних органов.
Психические расстройства.
Дерматологические заболевания с изменением кожных покровов на поврежденном сегменте (мокнущие дерматиты, нейродермиты, экзема и так далее).
Степень потенциального риска применения:
к ласс 3 – высокая степень риска (прямое хирургическое воздействие на органы и ткани организма).
Описание:
Возможные осложнения и способы их устранения
По характеру возникновения осложнения:
технические (связанные с нарушением техники выполнения метода и последующего ведения больного);
лечебные (инфекционные, нейро-сосудистые);
организационные (связанные с неподготовленностью медицинского персонала).
Ошибки, связанные с несоблюдением техники выполнения метода (технические) могут привести к нейропатии нервов (при несоблюдении темпа дистракции). В таких случаях дистракцию временно прекращают, проводят курс консервативной восстановительной терапии (витамины группы В, неостигмина метилсульфат, электростимуляция). При повреждении магистральных сосудов во время остеотомии необходима консультация с ангиохирургом.
Профилактикой указанных осложнений является точное соблюдение приемов выполнения остеотомии и создание условий для предупреждения возможного повреждения сосудов и нервов, находящихся в непосредственной близости от зоны остеотомии или проведения спиц.
Наиболее грозным лечебным осложнением является возникновение спицевого остеомиелита в процессе остеосинтеза, в случаях несоблюдения скоростного режима проведения спиц через склерозированные участки кости, без применения специальной копьевидной заточки наконечника спицы.
Воспаление мягких тканей вокруг спиц возникает при несоблюдении принципов асептики и антисептики и нарушении технологии проведения спиц. Лечение воспаления мягких тканей заключается в ежедневных перевязках с использованием диоксидина, димексида, мази с диоксометилтетрагидропиримидин+хлорамфеникол, антибиотиков широкого спектра действия. Спицы удаляют через три дня при отсутствии эффекта от проводимой терапии. Своевременное удаление спиц на фоне антибактериальной терапии предупреждает развитие спицевого остеомиелита.
Эффективность:
Предложенные методики и тактические приемы лечения данного заболевания позволяют повысить эффективность оказания специализированной медицинской помощи больным КК и ФД особенно при тяжелых, рецидивирующих формах заболевания и рубцовых изменениях окружающих мягких тканей. Применение методик позволяет устранить имеющиеся деформации, восстановить целостность кости и анатомическую длину, в более короткие сроки достигнуть консолидации, костной регенерации за один этап оперативного лечения.
Описание методики хирургического лечения больных с костными кистами и фиброзной дисплазией см в Приложение Г.
3.3. Иное лечение
В период фиксации в аппарате возможно санаторно-курортное лечение. При наличии показаний – психологическая помощь.
4. Реабилитация
Рекомендовано реабилитацию начинать непосредственно в стационаре в раннем послеоперационном периоде. На 3-5 сутки после операции (при стихании послеоперационного болевого синдрома) пациентам целесообразно посещать групповые и индивидуальные занятия лечебной физической культурой с методистами с целью предотвращения развития контрактур суставов пораженного сегмента, ранней активизации .
Комментарии: Основными принципами восстановительного лечения являются преемственность и комплексность. В этом комплексе важную роль играет санаторно-курортное лечение. Лечебная физкультура особенно эффективна при таких последствиях КК и ФД, как контрактура суставов и мышц. Эти процедуры усиливают регенеративные процессы в костной и параоссальных тканях, предупреждают мышечную атрофию и способствуют восстановлению функции пораженного органа.
Для больных после стационарного лечения особое значение приобретают методы физической, психологической и социальной реабилитации, способствующие возвращении. больного к привычному образу жизни и профессиональной деятельности.
5. Профилактика и диспансерное наблюдение
Комментарии: Признавая важность всех перечисленных лечебных мероприятий, необходимо подчеркнуть, что важнейшим моментом в профилактике развития рецидивов КК и ФД, а также деформаций и патологических переломов костей конечностей остаются максимально ранняя диагностика и рано начатое лечение.
Росту количества случаев развития рецидива КК и ФД способствуют:
поздняя выявляемость КК и очагов ФД у детей;
применение неэффективных способов консервативного лечения КК и ФД;
сокращение сроков стационарного лечения.
6. Дополнительная информация, влияющая на течение и исход заболевания
При любых способах оперативного лечения КК и ФД костей чаще всего встречаются следующие осложнения: нагноение послеоперационной раны, развитие хронического остеомиелита, рецидив основного заболевания, повреждение сосудов и нервов . Причины этих осложнений:
- Нестабильность фиксации костных отломков.
- Несоблюдение правил асептики и антисептики во время операции и после нее.
- Большая травматизация кости и окружающих мягких тканей во время выполнения оперативного вмешательства.
Для профилактики указанных осложнений рекомендовано топографо-анатомические особенности пораженного сегмента его морбидные изменения, корректно подбирать размер фиксатора, придерживаться рекомендованных способов проведения чрескостных элементов. Соблюдение правил асептики и антисептики должно быть обязательным и неуклонным на всех этапах операции и после неё .
Комментарии: Наиболее часто встречающимся осложнением при лечении больных методом КО (чрескостного остеосинтеза в сочетании с погружным) является прорезывание спицами мягких тканей, особенно в случаях использования методик билокального остеосинтеза и при устранении значительных по объему дефектов. Причиной данного осложнения, наряду с погрешностями в технике проведения спиц, служит наличие рубцово-измененных тканей, как следствие предшествующей тяжелой травмы и многократных оперативных вмешательств.
Традиционным осложнением является воспаление мягких тканей вокруг спиц. Причинами его являются технические ошибки проведения спиц, а также не соблюдение правил асептики и антисептики. В этих условиях, наряду с точным соблюдением методики проведения фиксирующих спиц, их натяжения и жесткого крепления на внешних опорах аппарата, наиболее эффективными мерами по предупреждению и купированию данного осложнения является строгое соблюдение санитарно-эпидемиологического режима, правил личной гигиены пациентов.
Причиной нагноения послеоперационной раны также служит проведение (нередко вынужденное) оперативного доступа через плохо кровоснабжаемые рубцово-измененные мягкие ткани. Процесс заживления таких тканей характеризуется длительностью и вялым течением регенерации на фоне предрасположенности к инфицированию. Для предупреждения данного осложнения необходимо атравматичное выполнение оперативного доступа и последующего ушивания раны с максимально щадящим отношением к повреждаемым тканям, тщательный гемостаз, рациональное дренирование.
Специфическими, при использовании методик управляемого чрескостного остеосинтеза (как составляющего КО), являются такие осложнения как: смещение костных отломков, сдавливание мягких тканей опорами аппарата, замедленная регенерация кости. Как правило, они обусловлены ошибками при выполнении конкретных технических приемов остеосинтеза: фиксации отломков, монтаж аппарата, нарушение темпа и ритма дистракции. При их возникновении следует осуществить перемонтаж аппарата с перепроведением спиц, нормализовать темп тракционных усилий, приведя его в соответствии с регенераторными возможностями организма конкретного больного.
В целом, можно констатировать, что встречающиеся в процессе лечения больных с КК и ФД костей методом КО осложнения лечебного процесса, являются типичными для данного метода и устранимы непосредственно в ходе его выполнения. Точное соблюдение техники остеосинтеза создает оптимальное условие для их предупреждения и, тем самым, положительно сказывается на анатомо-функциональных результатах лечения. При этом выполнение комплекса клинико-лабораторных исследований позволяет контролировать ход лечебного процесса, своевременно осуществлять его необходимую коррекцию, добиваясь полного решения лечебной задачи.
Критерии оценки качества медицинской помощи
|
Критерии качества |
Уровень достоверности доказательств |
||
|
Этап постановки диагноза |
|||
|
Выполнен ортопедический осмотр |
|||
|
Выполнено рентгенологическое исследование пораженного сегмента |
|||
|
Этап хирургического лечения |
|||
|
Выполнена остеотомия, адаптация отломков |
|||
|
Выполнена внеочаговая фиксация одного или нескольких сегментов (по показаниям) |
|||
|
Этап послеоперационного лечения |
|||
|
Выполнены осмотр и перевязки пораженного сегмента |
|||
|
Выполнен общий анализ крови с подсчетом лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограмма, общий анализ мочи |
|||
Список литературы
- Berquist T.H. MRI of the Musculoskeletal System / T.H. Berquist. – USA: Lippincott Williams & Wilkins - 173 с.
Волков М.В. Болезни костей у детей / М.В. Волков. - М.: Медицина, 1985 – 512 с.
Штурм В.А. Врожденные генерализованные деформации опорно-двигательного аппарата / Штурм В.А. // Руководство по ортопедии и травматологии / Под ред. Н.И. Новаченко. - М. 1968. - Т.2. - С.536-539.
Бережной А.П. Кисты костей у детей и подростков: Автореф. дис. д-ра мед. наук/ А.П. Бережной. -М., 1985. -28с.
Чекериди Ю.Э. Лечение дистрофических костных кист у детей: Дис. канд. мед. наук / Ю.Э. Чекериди. М., 1999. - 146с.
Маркс В.О. Ортопедическая диагностика: руководство-справочник / В.О. Маркс. - Минск: Наука и техника, 1978. – 512 с: ил.
Герасимов А.М. Биохимическая диагностика в травматологии и ортопедии / А. М. Герасимов, Л. Н. Фурцева. - М.: Медицина, 1986. – 234 с.
Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов: в 2-х т. / С.А. Рейнберг. - М.: Медицина, 1964.
Хофер М. Компьютерная томография: [руководство] / М. Хофер. - М. Мед. литература, 2011. – 232 с.
Компьютерная томография заболеваний костей и суставов: учеб. пособие / М.И. Головко, А.М. Ходорович, В.В. Доценко, А.Н. Ремизов, Н.Г. Захарян. - М.: РУДН, 2008. – 159 с.
Shevtsov V.I. Defects of the lower limb bones / V.I. Shevtsov, V.D. Makushin, L.M. Kuftyrev. – Kurgan: Zauralye, 2000. – 684 p.
Куфтырев Л. М., Борзунов Д. Ю., Злобин А. В., Митрофанов А. И. Аутопластика пострезекционных дефектов трубчатых костей кисти при лечении доброкачественных опухолей и опухолеподобных заболеваний с использованием чрескостного остеосинтеза //Гений ортопедии. 2004. № 2. С. 16-18
Шевцов В. И., Борзунов Д. Ю., Митрофанов А. И., Колчев О. В. Стимуляция регенерации костной ткани в полостных дефектах при лечении пациентов с опухолеподобными заболеваниями длинных костей //Гений ортопедии. 2009. № 1. С. 107-109
Митрофанов А. И., Борзунов Д. Ю. Результаты лечения пациентов с активными солитарными костными кистами с применением чрескостного остеосинтеза //Гений ортопедии. 2010. № 2. С. 55-59
Злобин А.В. Лечение костных кист с применением аппарата Илизарова: Автореф. дис… канд.мед.наук/А.В. Злобин; РНЦ «ВТО» им. акад. Г.А. Илизарова. – Курган, 2001- 27с.
Комплексный подход к лечению костных кист/В.И. Шевцов, А.И. Митрофанов, Д.Ю. Борзунов// Травматология и ортопедия России-2007-№1-С.59-62.
Мироманов А. М., Усков С. А. Способ прогнозирования нарушения регенерации костной ткани при переломах длинных костей конечностей в послеоперационном периоде //Гений ортопедии. 2011. № 4. С. 26-30
Мамаев В.И. Чрескостный остеосинтез и возможности прогнозирования исходов лечения последствий переломов костей // Вестник травматологии и ортопедии имени Н.Н. Приорова. 2008. № 3. С. 25-30
Приложение А1. Состав рабочей группы
Борзунов Д.Ю. – заместитель директора по научной работе ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, д.м.н., врач травматолог–ортопед, член АТОР
Моховиков Д.С.- и.о. заведующего травматолого-ортопедическим отделением №4 ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, к.м.н., врач травматолог – ортопед, член АТОР
Колчин С.Н. – врач травматолог ортопед травматолого-ортопедического отделения №4 ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, член АТОР.
Конфликт интересов отсутствует.
Описание методов, используемых для сбора доказательств.
Доказательной базой для написания настоящих клинических рекомендаций являются релевантные англоязычные и русскоязычные публикации в электронных базах данных PubMed, WOS, РИНЦ. Глубина поиска составляет 25 лет.
Врачи травматологи-ортопеды
Таблица П1 - Уровни достоверности доказательности
Приложение А3. Связанные документы
Приказ Минздрава России от 7 июля 2015 г. N 422ан "Об утверждении критериев оценки качества медицинской помощи"
Постановлением Правительства Российской Федерации «О порядке и условиях признания лица инвалидом» от 20 февраля 2006гю №95 (в ред. Постановлений Правительства РФ от 07.04.2008 № 247, от 30.12.2009 № 1121, от 06.02.2012 №89, от 16.04.2012 № 318, от 04.09.2012 № 882). Изменения, которые вносятся в Правила признания лица инвалидом, утвержденные Постановлением Правительства Российской Федерации от 7 апреля 2008г. № 24
Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
Федеральный закон от 9 декабря 2010г. № 351-ФЗ «О внесении изменений в Федеральный закон «О ветеранах» и статьи 11 и 11.1 Федерального закона «О социальной защите инвалидов в Российской Федерации».
Право пациента на набор социальных услуг проистекает из статей 6.1 и 6.2 Федерального Закона от 17.07.1990 178-ФЗ (в ред. Федеральных законов от 08.12.2010 №345 ФЗ, от 345-ФЗ, от 01.07.2011 № 169ФЗ, от 28.07.2012 № 133- ФЗ, от 25.12.2012 №258-ФЗ, от 07.05.2013 №99-ФЗ, от 07.05.2013 №104-ФЗ, от 02.07.2013 №185-ФЗ, от 25.11.2013 №317-ФЗ) «О государственной социальной помощи», в которых говорится, что право на получение государственной социальной помощи в виде набора социальных услуг имеют различные категории граждан, т.ч. и дети-инвалиды (п.п.9) ст6.1.)
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Костная киста – полость в костной ткани. Возникает вследствие нарушений местного кровообращения и активации определенных ферментов, разрушающих органическое вещество кости. Относится к опухолеподобным заболеваниям. Чаще развивается в детском и юношеском возрасте, обычно поражает длинные трубчатые кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности консервативной терапии и опасности значительного разрушения костной ткани производится резекция с последующей аллопластикой.
Механизм развития костных кист
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Солитарная костная киста
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости. Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
В последующем отмечается стадийное течение. Вначале киста локализуется в метафизе и соединяется с зоной роста (фаза остеолиза). При полостях большого размера кость в месте поражения «вздувается», могут развиваться повторные патологические переломы. Возможно формирование контрактуры близлежащего сустава. Через 8-12 месяцев киста из активной превращается в пассивную, теряет связь с ростковой зоной, постепенно уменьшается в размерах и начинает смещаться к метадиафизу (фаза отграничения). Через 1,5-2 года от начала заболевания киста оказывается в диафизе и клинически никак не проявляется (фаза восстановления). При этом из-за наличия полости прочность кости в месте поражения снижается, поэтому на данном этапе также возможны патологические переломы. Исходом становится либо небольшая остаточная полость, либо ограниченный участок остеосклероза. Клинически наблюдается полное выздоровление.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и так далее. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.
Аневризмальная костная киста
Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.
Лечение костных кист
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят контрикал. При большой кисте у больных старше 12 лет возможно введение кеналога или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз при костных кистах
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
Фиброзная дисплазия – системное поражение скелета, которое относится к категории опухолеподобных заболеваний, но не является истинной опухолью костей. Возникает вследствие неправильного развития остеогенной мезенхимы (ткани, из которой в последующем образуется кость). Симптомы обычно выявляются еще в детстве, но возможно и позднее начало. В литературе описаны случаи, когда монооссальная фиброзная дисплазия впервые диагностировалась у людей пенсионного возраста. Женщины болеют чаще мужчин. Возможно перерождение в доброкачественную опухоль; озлокачествление наблюдается редко.
Заболевание впервые было описано в первой половине 20 века. В 1927 году российский хирург Брайцов сделал доклад о клинических, микроскопических и рентгенологических признаках очагового фиброзного перерождения кости. В 1937 году Олбрайт описал многоочаговую фиброзную дисплазию, сочетающуюся с эндокринными нарушениями и характерными изменениями кожи. В том же году Альбрехтом была описана многоочаговая дисплазия в сочетании с преждевременным половым созреванием и нечеткой кожной пигментацией. А чуть позже Яффе и Лихтенштейн исследовали одноочаговые поражения и опубликовали выводы о причинах их возникновения. В литературе фиброзная дисплазия может встречаться под названиями болезнь Лихтенштейна, болезнь Лихтенштейна-Яффе или болезнь Лихтенштейна-Брайцова.
Классификация
Выделяют две основные формы фиброзной дисплазии:
монооссальную (с поражением одной кости);
полиоссальную (с поражением нескольких костей, обычно расположенных на одной стороне тела).
Монооссальная форма может манифестировать в любом возрасте, эндокринопатий и пигментации кожи у пациентов не наблюдается.
Полиоссальная форма развивается в детском возрасте и может сочетаться с эндокринными нарушениями и меланозом кожи (синдром Олбрайта).
Российские специалисты используют клиническую классификацию Зацепина, включающую следующие формы заболевания:
Внутрикостная форма. Может быть монооссальной или полиоссальной. В кости образуются единичные или множественные очаги фиброзной ткани, в ряде случаев наблюдается перерождение кости на всем протяжении, однако структура коркового слоя сохранена, поэтому деформации отсутствуют.
Тотальное поражение кости. Страдают все элементы, включая кортикальный слой и область костномозгового канала. Из-за тотального поражения постепенно формируются деформации, часто возникают усталостные переломы. Обычно наблюдается полиоссальное поражение длинных трубчатых костей.
Опухолевая форма. Сопровождается разрастанием очагов фиброзной ткани, которые иногда достигают значительных размеров. Выявляется редко.
Синдром Олбрайта. Проявляется полиоссальным или практически генерализованным поражением костей в сочетании с эндокринными расстройствами, преждевременным половым созреванием у девочек, нарушением пропорций тела, очаговой пигментацией кожи, тяжелыми деформациями костей туловища и конечностей. Сопровождается прогрессирующими нарушениями со стороны различных органов и систем.
Фиброзно-хрящевая дисплазия. Появляется преимущественным перерождением хряща, нередко наблюдается перерождение в хондросаркому.
Обызвествляющая фиброма. Особая форма фиброзной дисплазии, встречается очень редко, обычно поражает большеберцовую кость.
Симптомы фиброзной дисплазии
Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы. Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома.
Обычно при полиоссальной форме наблюдается поражение трубчатых костей: большеберцовой, бедренной, малоберцовой, плечевой, лучевой и локтевой. Из плоских костей чаще страдают кости таза, кости черепа, позвоночник, ребра и лопатка. Нередко выявляется поражение костей кистей и стоп, при этом кости запястья остаются интактными. Степень деформации зависит от локализации очагов фиброзной дисплазии. При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
Кости нижних конечностей искривляются под тяжестью тела, возникают характерные деформации. Особенно резко деформируется бедренная кость, в половине случаев выявляется ее укорочение. Из-за прогрессирующего искривления проксимальных отделов кость приобретает форму бумеранга (пастушьего посоха, хоккейной клюшки), большой вертел «сдвигается» вверх, иногда достигая уровня тазовых костей. Шейка бедра деформируется, возникает хромота. Укорочение бедра может составлять от 1 до 10 см.
При формировании очага в малоберцовой кости деформация конечности отсутствует, при поражении большеберцовой кости может наблюдаться саблевидное искривление голени или замедление роста кости в длину. Укорочение обычно менее выражено, чем при очаге в бедренной кости. Фиброзная дисплазия подвздошной и седалищной костей вызывает деформацию тазового кольца. Это, в свою очередь, негативно влияет на позвоночник, провоцируя нарушения осанки, сколиоз или кифоз. Ситуация усугубляется, если процесс одновременно поражает бедро и кости таза, поскольку в подобных случаях ось тела еще больше нарушается, а нагрузка на позвоночник – увеличивается.
Монооссальная форма протекает более благоприятно, внекостные патологические проявления отсутствуют. Выраженность и характер деформаций сильно варьируют в зависимости от локализации, размера очага и особенностей поражения (тотальное или внутрикостное). Могут наблюдаться боли, хромота и повышенная утомляемость после нагрузки пораженного сегмента. Как и при полиоссальной форме, возможны патологические переломы.
Диагностика и лечение фиброзной дисплазии
Диагноз выставляется на основании клинической картины и данных рентгенологического исследования. На начальном этапе на рентгеновских снимках в области диафиза или метафиза пораженной кости выявляются зоны, по виду напоминающие матовое стекло. Затем пораженный участок приобретает характерный крапчатый вид: очаги уплотнения чередуются с участками просветления. Хорошо видна деформация. При обнаружении одиночного очага необходимо исключить множественное поражение костей, которое на начальных стадиях может протекать бессимптомно, поэтому больных направляют на денситометрию. При наличии подозрительных участков выполняют рентгенографию, при необходимости используют КТ кости.
Следует учитывать, что фиброзная дисплазия, особенно монооссальная, может представлять значительные трудности в процессе диагностики. При нерезко выраженной клинической симптоматике нередко требуется длительное динамическое наблюдение. Для исключения других заболеваний и оценки состояния различных органов и систем могут потребоваться консультации фтизиатра, онколога, терапевта, кардиолога, эндокринолога и других специалистов.
Лечение преимущественно хирургическое – полная резекция пораженного участка кости в пределах здоровых тканей и замещение дефекта костным трансплантатом. При патологическом переломе накладывают аппарат Илизарова. При множественных поражениях проводят профилактические мероприятия, направленные на предотвращение деформаций и патологических переломов. Прогноз для жизни благоприятный. В отсутствие лечения, особенно при полиоссальной форме, могут возникать грубые калечащие деформации. Иногда очаги дисплазии перерождаются в доброкачественные опухоли (гигантоклеточную опухоль или неоссифицирующую фиброму). У взрослых описано несколько случаев злокачественного перерождения в остеогенную саркому.
Приложение Г.
Предоперационная подготовка . Предоперационная подготовка включает в себя комплекс мероприятий, принятых в ортопедической практике, и состоит из клинических, лабораторных и рентгенологических исследований.
Техническое исполнение . Жесткость фиксации в модуле «аппарат-кость», а, следовательно, и возможность управления положением отломков в процессе замещения дефектов кости зависит от диаметра кольца аппарата, от расстояния от кости до кольца, степени натяжения, диаметра спиц, их количества и взаимного расположения. Поэтому при подборе аппарата следует особое внимание уделить диаметру колец и дуг аппарата. Оптимальным диметр кольца считается, когда расстояние от поверхности кожи до внутренней окружности опоры колеблется от 2 до 2,5 см. При этом необходимо учитывать появление гофрирования мягких тканей в процессе компрессии отломков в месте их контакта.
В процессе оперативного лечения с применением способа КО одновременно решаются несколько задач: восстановление целостности поражённой кости, внутрикостная резекция патологического очага (у пациентов с ФД), удлинение конечности; исправление деформации; стимуляция костеобразование в полостных костных дефектах, предотвращение рецидива заболевания. Для управления процессом перестройки хрящевой ткани в костную использовали армирование патологически измененного участка кости спицами с биоактивным покрытием (гидроксиапатит).
Комбинированный остеосинтез (монолокальный чрескостный и интрамедуллярный напряженный остеосинтез) и медикаментозная пункции кости
В условиях операционной, после анестезии и обработки операционного поля, известными приемами выполняют остеосинтез пораженного сегмента с фиксацией отломков кости чрескостно проводимыми спицами. В натянутом состоянии спицы крепят на устанавливаемых на соответствующих уровнях опорах аппарата внешней фиксации, которые соединяют резьбовыми стержнями и, при необходимости, шарнирными узлами, обеспечивающими их разноплоскостное смещение друг относительно друга. У пациентов с ФД выполняют внутрикостную резекцию патологического очага из адекватного доступа к пораженному участку кости с забором резекционного материала для гистологического исследования. Остеотомию кости осуществляют через зону пострезекционного дефекта с целью коррекции деформации. При патологическом переломе кости, завершив монтаж аппарата, осуществляют репозицию отломков до устранения их угловых смещений и восстановления оси сегмента в условиях центрации костных отломков. При ненарушенной целостности кости из разреза кожи 1,5 см в проекции кисты, выполняют кортикотомию на уровне максимально истонченного кортикального слоя.
Во время операции иглой для аспирации содержимого кисты проводят чрескожную пункцию кисты. Опорожнение полости кисты происходит как самостоятельно, так и путем активной аспирации шприцем. После этого кисту пунктирют второй иглой. Добившись сообщения между пункционными иглами, полость промывают 5% раствором аминокапроновой кислоты в объеме до 200 мл до чистой промывной жидкости. После удаления одной из игл, в кисту через оставшуюся вводится препарат группы ингибиторов протеаз – контрикал 10000 Ед. Иглы удаляют.
В дистальной части сегмента из разреза 1 см тупо с помощью сверл диаметром 3-5 мм в кортикальном слое создают два отверстия под углом 45? к оси кости. В костномозговую полость имплантируют 2 изогнутые спицы с высококристалличным гидроксиапатитным покрытием через очаг поражения в проксимальный отломок. Изгибы спиц располагают в одной плоскости, но в противоположных направлениях. Концы спиц погружают в мягкие ткани. Расположение имплантатов контролируют выполнением рентгенограмм (рис. 1). Операцию завершают ушиванием раны, наложением асептической повязки.

Рис. 1. Схема комбинированного остеосинтеза (монолокальный чрескостный и интрамедуллярный напряженный остеосинтез) и пункции кости
В процессе остеосинтеза с интервалом в 3 недели всем пациентам выполняют еще 1-2 пункции при солитарных кистах, или 3-4 – при аневризмальных. В условиях планового операционного зала, под масочным или внутривенным наркозом после обработки операционного поля, известными приемами выполняют пункцию полости кисты по вышеописанному способу.
Решение о прекращении лечения принимают, основываясь на результатах лабораторных биохимических анализов пунктатов и клинико-рентгенологической картине изменения в кисте.
После снятия аппарата интрамедуллярные спицы оставляют имплантированными в кость. Абсолютных показаний для удаления спиц нет.
В зависимости от клинической ситуации, в послеоперационном периоде путём дозированной дистракции или (и) компрессии производят устранение имеющихся нарушений оси и (или) длины кости. Перемещение костных отломков следует выполнять дозировано темпом не более 1 мм в сутки.
В первые сутки после операции в перевязочном кабинете меняют салфетки у мест входа и выхода спиц, предварительно обрабатывая вокруг них кожные покровы раствором хлоргекседина или спирта. В последующем перевязки производят по показаниям или один раз в три недели.
С первых дней после операции больным назначают ЛФК смежных с пораженным сегментом суставов.
Рентгенологическое обследование для контроля состояния регенерации проводят 1 раз в 30 дней.
В течение первого года после снятия аппарата диспансерное наблюдение осуществляют каждые 3 месяца. В последующем – 1 раз в год. Во время контрольного осмотра проводят клиническое, рентгенологическое обследования, компьютерную томографию, в результате которых определяют комплекс необходимых реабилитационных мероприятий.
Фиброзная дисплазия костей черепа – это редкое генетическое заболевание, которое характеризуется в окостенении структуры связок, мышц и сухожилий в пораженных местах, в то время как клетки кости замещаются рыхлой фиброзной тканью. Очаги поражения могут возникать в любой части скелета. Локально болезнь может поражать как одну кость, так и несколько.
Фактически – это заболевание считается опухолевым, но оно крайне редко перерождается в злокачественную опухоль.
Причины возникновения болезни ученым до сих пор не известны до конца. Чаще всего болезнь диагностируют у детей, с рождения и до 25 лет. Связано это с ростом костей и всего организма.
В этой статье Вы узнаете что такое фиброзная дисплазия костей черепа, ее разновидности и симптомы, а также о лечении и осложнении болезни.
Что такое фиброзная дисплазия костей черепа?

Фиброзная дисплазия костей черепа
Фиброзная дисплазия – системное поражение скелета, которое относится к категории опухолеподобных заболеваний, но не является истинной опухолью костей. Возникает вследствие неправильного развития остеогенной мезенхимы (ткани, из которой в последующем образуется кость).
Симптомы обычно выявляются еще в детстве, но возможно и позднее начало. В литературе описаны случаи, когда монооссальная фиброзная дисплазия впервые диагностировалась у людей пенсионного возраста.
Женщины болеют чаще мужчин. Возможно перерождение в доброкачественную опухоль; озлокачествление наблюдается редко.
Заболевание впервые было описано в первой половине 20 века. В 1927 году российский хирург Брайцов сделал доклад о клинических, микроскопических и рентгенологических признаках очагового фиброзного перерождения кости. В 1937 году Олбрайт описал многоочаговую фиброзную дисплазию, сочетающуюся с эндокринными нарушениями и характерными изменениями кожи.
В литературе фиброзная дисплазия может встречаться под названиями болезнь Лихтенштейна, болезнь Лихтенштейна-Яффе или болезнь Лихтенштейна-Брайцова.
В том же году Альбрехтом была описана многоочаговая дисплазия в сочетании с преждевременным половым созреванием и нечеткой кожной пигментацией. А чуть позже Яффе и Лихтенштейн исследовали одноочаговые поражения и опубликовали выводы о причинах их возникновения.
Этиология и патогенез

Сущность этого заболевания сводится к развитию очагов поражения костной ткани, в которых она замещается бедной сосудами клеточно-волокнистой и фиброзной тканью. Наряду с этим отмечается и новообразование костных структур; однако этот процесс, как правило, несовершенный, характеризуется нерегулярностью вновь сформированной костяной ткани, пестротой ее строения, появлением дефектных структур, ярко выраженными резорбтивными изменениями.
Очаги поражения четко отграничены от нормальной костной ткани и могут располагаться в любой области скелета.
Поражение костей лицевого и мозгового отделов черепа описывают как одну из разновидностей фиброзной дисплазии, называемую «костный леонтиаз», или «гемикраниоз». Первое название обусловлено обширными костными и фиброзными разрастаниями, создающими характерную деформацию черепа, при которой лицо заболевшего приобретает сходство с головой льва. Термин «гемикраниоз» свидетельствует о частоте односторонних поражений черепа.
Следует отметить, что термин «костный леонтиаз» не отражает сущности процесса, а свидетельствует лишь о внешних проявлениях деформации, которая может быть однотипной при различных по своей патологоанатомической природе заболеваниях. Однако наиболее часто эта деформация сопутствует именно фиброзной дисплазии костей черепа.
Несмотря на обширную литературу, посвященную фиброзной дисплазии, истинная причина этого заболевания до сих пор остается неизвестной. Только одна из форм дисплазии - синдром Олбрайта - часто сочетается с гормональными нарушениями. При остальных видах дисплазии достоверных эндокринных изменений не описано. При фиброзной дисплазии отсутствуют какие-либо биохимические и гематологические изменения, болевой синдром.
Фиброзная дисплазия встречается среди представителей любых континентов, но максимальная частота поражений лицевого черепа отмечена в Западной Африке. В большинстве случаев заболевание начинается в детстве и поражает преимущественно лиц женского пола.
Медленное прогрессирование поражения обычно происходит до окончания пубертатного периода, после чего процесс обычно стабилизируется. Случаи малигнизации костных поражений крайне редки и недостоверны, но встречаются патологические переломы, особенно костей конечностей, и обычно именно «спонтанная» травма впервые выявляет диспластический костный процесс. Оперативные вмешательства, особенно до окончания пубертатного периода, неэффективны, так как приводят к неуклонному рецидивированию поражения.
Фиброзная дисплазия составляет около 5% от всех доброкачественных поражений костей. Однако, истинная заболеваемость неизвестна, так как многие пациенты не имеют симптомов. Локализованная фиброзная дисплазия составляет 75-80% случаев.
Фиброзная дисплазия является медленнорастущим поражением, которое обычно появляется в периоды роста костей и, таким образом, их часто можно наблюдать у лиц в раннем подростковом и в позднем подростковом возрасте. Фиброзная дисплазия, которая развивается в нескольких костях, составляет 20-25% всех случаев и пациенты, с этой формой, как правило, показывают проявления этой болезни в несколько более раннем возрасте (средний возраст 8 лет).
Формы фиброзной дисплазии

Выделяют две основные формы фиброзной дисплазии: монооссальную (с поражением одной кости) и полиоссальную (с поражением нескольких костей, обычно расположенных на одной стороне тела). Полиоссальная форма развивается в детском возрасте и может сочетаться с эндокринными нарушениями и меланозом кожи (синдром Олбрайта). Монооссальная форма может манифестировать в любом возрасте, эндокринопатий и пигментации кожи у пациентов не наблюдается.
Российские специалисты используют клиническую классификацию Зацепина, включающую следующие формы заболевания:
- Внутрикостная форма. Может быть монооссальной или полиоссальной. В кости образуются единичные или множественные очаги фиброзной ткани, в ряде случаев наблюдается перерождение кости на всем протяжении, однако структура коркового слоя сохранена, поэтому деформации отсутствуют.
- Тотальное поражение кости. Страдают все элементы, включая кортикальный слой и область костномозгового канала. Из-за тотального поражения постепенно формируются деформации, часто возникают усталостные переломы. Обычно наблюдается полиоссальное поражение длинных трубчатых костей.
- Опухолевая форма. Сопровождается разрастанием очагов фиброзной ткани, которые иногда достигают значительных размеров. Выявляется редко.
- Синдром Олбрайта. Проявляется полиоссальным или практически генерализованным поражением костей в сочетании с эндокринными расстройствами, преждевременным половым созреванием у девочек, нарушением пропорций тела, очаговой пигментацией кожи, тяжелыми деформациями костей туловища и конечностей. Сопровождается прогрессирующими нарушениями со стороны различных органов и систем.
- Фиброзно-хрящевая дисплазия. Появляется преимущественным перерождением хряща, нередко наблюдается перерождение в хондросаркому.
- Обызвествляющая фиброма. Особая форма фиброзной дисплазии, встречается очень редко, обычно поражает большеберцовую кость.
Типы проявления дисплазии в костях черепа:
- Склеротический тип. Характерно образование участков интенсивной перестройки костной ткани, ее уплотнение, чаще всего в области основания черепа, лобной и верхнечелюстной кости, костей носа. Околоносовые пазухи в зоне костных разрастаний полностью теряют воздушность и замещаются плотной бесструктурной костной тканью. Если поражены кости, формирующие орбиту или полость носа, наступают деформация и сужение этих полостей, экзофтальм, нарушение носового дыхания, неврологические симптомы из-за сдавления нервных стволов в суженных каналах.
Поражения чаще бывают односторонними или асимметричными. Через швы крыши черепа процесс обычно не распространяется.
- Кистоподобный тип. Чаще всего развивается в нижнечелюстной кости. «Кисты» бывают одиночные и множественные, нередко имеют волнистый контур и четкий кортикальный ободок, почти правильную округлую форму. Внутри зон просветления могут встречаться мелкоточечные очаги обызвествления или островки бесструктурной костной ткани. Корковый слой по нижнему краю тела челюсти разволокняется часто расширяется изнутри, но нигде не прерывается. Остеопороз и периостальная реакция отсутствуют. Участки уплотненной костной ткани чередуются с зонами просветления, однако без резких утолщений коркового слоя.
- Деформация черепа при болезни Педжета выражается в увеличении размеров мозгового отдела черепа, вызванном значительным утолщением костей всего свода. Полость черепа при этом может даже уменьшаться.
Нормальная структура покровных костей исчезает, наружная компактная пластинка резко уплотняется, становится шероховатой, а вместо трабекулярного рисунка диплоэ появляются мелкие множественные округлые участки уплотнения костной ткани, чередующиеся с зонами просветления.
Кости лицевого черепа обычно не изменены, а зона основания черепа склерозируется. Увеличенный мозговой отдел черепа как бы нависает над лицевым. Передняя черепная яма выступает вверх, а турецкое седло уплощается. Околоносовые пазухи имеют необычно большой объем. Помимо деформации полости мозгового черепа, резко деформируются также таз и тела позвонков.
Причины болезни
Причины развития этой болезни до сих пор не изучены до конца. Принято считать, что в ее основе лежат опухолеподобные процессы, которые связаны с нарушением развития остеогенной мезенхимы.
Чаще возникает фиброзная дисплазия у детей (среди детских новообразований фиброзная дисплазия занимает 10%), но также встречается и у взрослых и пожилых людей. Наиболее подвержены этому заболеванию женщины.
Фиброзная дисплазия вызывается соматической мутацией в гене GNAS1, локализованном на хромосоме 20q13.2-13.3. Этот ген кодирует альфа-субъединицу стимулирующего белка G, Gsα. Вследствие этой мутации, происходит замена аминокислоты аргинина (в белке) в положении 201 (R201) на аминокислу цистеин (R201C) или гистидин (R201H).
Этот аномальный белок стимулирует G1 циклический аденозинмонофосфат (АМФ) и остеобласты (клетки) к более высокой скорости синтеза ДНК, чем в нормальных клетках. Это приводит к образованию фиброзной дезорганизованной костной матрицы с образованием примитивной костной ткани, которая не способна созревать в пластинчатые кости. Процесс самой минерализации также проходит ненормально.
Признаки заболевания

Для фиброзной дисплазии скелета характерны следующие признаки:
- периодически повторяющиеся переломы, которые наблюдаются в 30% случаев заболеваний
- деформация конечности: вздутие, искривление ее оси
- замедление роста кости в длину
- сочетание с другими заболеваниями: рудиментарной почкой, гипертиреоидизмом, врожденной атрофией зрительного нерва, фибромиксоидными опухолями тканей.
Внешние проявления фиброзной дисплазии:
- Если фиброзная дисплазия обнаружена в малоберцовой кости, то конечность обычно остаётся без деформаций.
- При поражении более крупной, нежели малоберцовая, кости голень саблеобразно искривляется. Сама она в длину растет значительно медленнее, чем должна. Такое укорочение конечности не может не сказаться на состоянии позвоночного столба.
- Позвоночник у больного искривляется. Особенно существенно нарушается ось тела при одномоментном патологическом процессе в бедре и тазу.
- Ноги удерживают вес всего тела. Такая нагрузка не может не сказаться на ослабленной фиброзным процессом костной структуре.
При одноочаговой форме заболевание протекает менее болезненно и с меньшими нарушениями. Изменения вне костной системы не наблюдаются. Однако если очаг довольно большой и при этом поражается нижняя конечность, пациента может беспокоить боль, причем довольна сильная при нагрузке, хромота.
Возникает высокая утомляемость в месте разрастания соединительной ткани. Последнее заметно при поражении плечевой кости при существенных нагрузках. Усталостные переломы при этой форме тоже вполне возможны.
Деформация нижней части скелета сильнее, чем костей верхних конечностей (например, плечевой или лучевой) из-за сильной компрессии. При изменении костей черепа, особенно лицевой части, разрастание соединительнотканных структур приводят к типичным изменениям, которые принято назвать «львиным лицом». Наряду с «пастушьей костью» это проявление является характерным внешним признаком болезни Брайцева.
При серьезных деформациях могут появиться симптомы компрессии соответствующих мозговых структур, хотя это бывает нечасто. Тем не менее возможны следующие проявления:
- Заторможенность.
- Нарушение интеллектуального развития.
- Ангиодистония.
- Головные боли.
- Головокружение.
- Признаки «лобной психики».
- Нарушение бинокулярного зрения.
- Глазодвигательные патологии.
Визуально определяется экзофтальм (смешение, «выпучивание» глазного яблока), гипертелоризм глаз (ненормально увеличенное расстояние между парными органами, в данном случае орбитами глаз), утолщение надбровья.
Симптомы

Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы.
Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома.
Обычно при полиоссальной форме наблюдается поражение трубчатых костей: большеберцовой, бедренной, малоберцовой, плечевой, лучевой и локтевой. Из плоских костей чаще страдают кости таза, кости черепа, позвоночник, ребра и лопатка. Нередко выявляется поражение костей кистей и стоп, при этом кости запястья остаются интактными. Степень деформации зависит от локализации очагов фиброзной дисплазии.
При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
Кости нижних конечностей искривляются под тяжестью тела, возникают характерные деформации. Особенно резко деформируется бедренная кость, в половине случаев выявляется ее укорочение. Из-за прогрессирующего искривления проксимальных отделов кость приобретает форму бумеранга (пастушьего посоха, хоккейной клюшки), большой вертел «сдвигается» вверх, иногда достигая уровня тазовых костей. Шейка бедра деформируется, возникает хромота. Укорочение бедра может составлять от 1 до 10 см.
При формировании очага в малоберцовой кости деформация конечности отсутствует, при поражении большеберцовой кости может наблюдаться саблевидное искривление голени или замедление роста кости в длину. Укорочение обычно менее выражено, чем при очаге в бедренной кости. Фиброзная дисплазия подвздошной и седалищной костей вызывает деформацию тазового кольца. Это, в свою очередь, негативно влияет на позвоночник, провоцируя нарушения осанки, сколиоз или кифоз.
Ситуация усугубляется, если процесс одновременно поражает бедро и кости таза, поскольку в подобных случаях ось тела еще больше нарушается, а нагрузка на позвоночник – увеличивается.
Монооссальная форма протекает более благоприятно, внекостные патологические проявления отсутствуют. Выраженность и характер деформаций сильно варьируют в зависимости от локализации, размера очага и особенностей поражения (тотальное или внутрикостное). Могут наблюдаться боли, хромота и повышенная утомляемость после нагрузки пораженного сегмента. Как и при полиоссальной форме, возможны патологические переломы.
Диагностика

Диагноз выставляется на основании клинической картины и данных рентгенологического исследования. На начальном этапе на рентгеновских снимках в области диафиза или метафиза пораженной кости выявляются зоны, по виду напоминающие матовое стекло. Затем пораженный участок приобретает характерный крапчатый вид: очаги уплотнения чередуются с участками просветления. Хорошо видна деформация.
При обнаружении одиночного очага необходимо исключить множественное поражение костей, которое на начальных стадиях может протекать бессимптомно, поэтому больных направляют на денситометрию. При наличии подозрительных участков выполняют рентгенографию, при необходимости используют КТ кости.
Следует учитывать, что фиброзная дисплазия, особенно монооссальная, может представлять значительные трудности в процессе диагностики. При нерезко выраженной клинической симптоматике нередко требуется длительное динамическое наблюдение. Для исключения других заболеваний и оценки состояния различных органов и систем могут потребоваться консультации фтизиатра, онколога, терапевта, кардиолога, эндокринолога и других специалистов.
Клиническое обследование
При фиброзная дисплазия кости отмечается дугообразное или угловое искривление оси длинной трубчатой кости. В некоторых случаях отчетливо выступает эндогенное происхождение таких деформаций, т.е. не связанное с механическими причинами: например, не coxa vara, что может быть следствием изменений механических свойств костной ткани, а coxa valga.
Деформации костей при монооссальной форме ФД обычно выражены слабее, чем при полиоссальной. В некоторых случаях даже при однокостной форме ФД наблюдаются немногочисленные пятна и пигментация кожи.
Лучевая диагностика
В фокусах фиброзной дисплазии кости нередко отмечаются признаки афункционального беспорядочного костеобразования, которое происходит на основе скелетогенной соединительной ткани. Оно проявляется участками уплотнения на фоне центрального или эксцентрического дефекта костной ткани.
Плотность пораженного участка определяется количеством грубоволокнистой кости в нем и степенью ее минерализации, уплотнение не достигает столь значительной степени, как в костях черепа, и может быть гомогенным или негомогенным.
Оно часто характеризуется как легкая «затуманенность» участка просветления. Иногда его сравнивают с клубами папиросного дыма, но чаще всего обозначают как уплотнение типа матового стекла. Выявляемый в фокусах ФД трабекулярный рисунок обычно не так четко очерчен, как, например, при костной кисте, «смазан». Трабекулярный рисунок могут имитировать также костные гребни по эндокортикальной поверхности.
Костная структура в очагах поражения выглядит аморфной. Кортикальный слой местами может быть не истончен, а утолщен.
КТ используют главным образом для уточнения распространенности поражения, особенно в сложных анатомических областях. Кисты, в том числе вторичные АКК на фоне фиброзной дисплазии кости, характеризуются типичным для жидкости сигналом при всех импульсных последовательностях. При не осложненной переломом или кистами ФД магнитно-резонансный сигнал относительно гомогенный. После контрастирования в 75% случаев отмечается центральное усиление сигнала фокусов ФД и в 25% - периферическая кайма усиления.
Дифференциальная диагностика
Полиоссальную форму фиброзной дисплазии кости приходится дифференцировать с болезнью Оллье, редко встречающимися множественными локализациями ГКО, кистозным ангиоматозом, ЛКГ. В отличие от гиперпаратиреоидной остеодистрофии, при ФД поражение скелета не системное, различаются клинические и лабораторные признаки. Однако описаны отдельные случаи сочетания ФД с первичным гиперпаратиреозом, ГКО и нефротубулопатиями (в последнем случае ФД может сочетаться с остеомаляцией).
Нужно иметь в виду, что фиброзная дисплазия кости - самое частое доброкачественное поражение ребер.Эта форма требует дифференциальной диагностики с доброкачественными опухолями и другими опухолевидными образованиями костей, проявляясь во многом сходными с ними рентгенологическими симптомами: участком просветления, часто с признаками сопутствующего костеобразования, истончением кортикального слоя, вздутием кости.
Однако в большинстве случаев удается отметить некоторые отличительные признаки. Например, дугообразное или угловое искривление оси длинной трубчатой кости при других заболеваниях рассматриваемой группы возникает только после предшествующего патологического перелома.
При выявлении поражения одной кости, заставляющего предполагать фиброзную дисплазию кости, следует исключить другие очаги поражения посредством остеосцинтиграфии или широкого рентгенологического обзора скелета, прежде всего на стороне выявленного поражения.Иногда множественность поражения выявляется уже по одной рентгенограмме. Так, в случае поражения костей таза чаще всего обнаруживаются одновременные изменения проксимального конца бедренной кости с той же стороны, или на рентгенограмме органов грудной клетки обнаруживается поражение двух и более ребер.
Лечение

В 2006 году был открыт ген, из-за мутации которого и возникает фиброзная дисплазия. Сегодня продолжаются работа по поиску возможности блокировки этой мутации, однако все это пока остается на уровне предварительных лабораторных исследований. В настоящее время предотвратить развитие фиброзной дисплазии кости невозможно, а ее лечение, в основном, заключается в хирургическом устранении деформированных тканей и заменой их на трансплантаты.
Так, Шлумбергер считал, что в основе фиброзной остеодиплазии находятся извращенные реакции костной ткани на травматическое повреждение. Не у всех пациентов остеобласты функционируют нормально, чтобы в полном объеме возместить образовавшийся дефект в кости. У кого-то происходит образование незрелой ткани, с которой и связано развитие заболевания.
Некоторые авторы пытались объяснить происходящие патологические изменения как следствие неправильной работы эндокринной системы. В подтверждение они приводили синдром Олбрайта. Однако эндокринные нарушения обнаруживались далеко не у всех пациентов. Реклингхаузен рассматривал эту патологию как местное проявление нейрофиброматоза. В настоящее время принята некоторая условная концепция относительно причин и механизмов развития данного заболевания.
Считается, что это эмбриональное нарушение, которое реализуется после рождения в связи с наличием врожденного неврологического расстройства. Это подтверждается наличием центральных нарушений в системе гипофиза и коры надпочечников. Данное обстоятельство может открывать новые возможности лечения (использование некоторых фармакологических препаратов с эндокринной активностью).
Главная задача в лечении таких пациентов – это уменьшить выраженность проявлений данной патологии и улучшить возможность самостоятельного обслуживания и выполнения профессиональной деятельности. Для реализации этой задачи в большинстве случаев применяется ортопедическое лечение.
Также очень важны мероприятия по профилактике патологически возникающих переломов. В данном случае тактика будет определяться минеральной плотностью кости, уровнем кальция и фосфора в крови. Хирургические методы лечения фиброзной дисплазии костей не являются рутинными. Для их применения существуют определенные показания, когда вероятность получения наиболее благоприятного результата высока.
Основными показаниями являются следующие:
- Быстрое увеличение патологического очага
- Стойкий болевой синдром, связанный с фиброзной остеодисплазией
- Наличие перелома определенной локализации, при котором существует огромная угроза жизни пациента
- Наличие очаговых кист.
Основными этапами оперативного лечения являются следующие:
- Удаление участка кости, пораженного патологическим процессом
- Удаление содержимого
- Заполнение образовавшейся полости гомотрансплантантом
- Длительный период иммобилизации конечности для образования прочной костной мозоли.
В детском возрасте чаще всего применяется радикальная операция. Она преследует цель полного ограничения распространения данного заболевания. Дальнейший рост кости обеспечивается за счет стимуляции остеобластов. Если образуются ложные суставы независимо от возраста пациента, то применяются аппараты Илиазарова. Они позволяют предупредить укорочение конечности.
Фиброзная дисплазия черепа
Разрастание фиброзной ткани в области черепа всегда приводит к его деформации и асимметрии, но более точные проявления определяются локализацией очага:
- Поражение челюсти характеризуется ее утолщением и визуальным расширением верхней или нижней части лица. Чаще встречается фиброзная дисплазия нижней челюсти. Она развивается близ больших и малых коренных зубов, и выглядит как припухлость щек.
- Патология в области лба или темени представляет особую опасность, поскольку может вызвать смещение костной пластины и давление на мозг
- На фоне эндокринных нарушений болезнь способна спровоцировать разрастание фиброзной ткани у основания черепа и сбой в работе гипофиза.
Если в детском возрасте диагностируется фиброзная дисплазия костей черепа, лечение предусматривает щадящее хирургическое вмешательство. Взрослым будет проведена резекция поврежденного участка кости с последующей трансплантацией. В ходе лечения могут быть показаны препараты, угнетающие развитие очага, снимающие болевой симптом и стимулирующие уплотнение костной ткани.
Фиброзная дисплазия бедренной кости
Поскольку бедренная кость постоянно подвергается большим физическим нагрузкам, деформационные процессы в ее структуре быстро становятся заметны. Обычно они характеризуются искривлением бедра в наружную сторону и укорачиванием конечности. На первых этапах это ведет к изменению походки, далее — к сильной хромоте.
Костные искривления провоцируют развитие остеоартроза, что еще больше отягощает ситуацию.
Так как изменения бедренной кости отражаются на работе всего скелета, особенно важно выявить патологию на начальной стадии. Однако, когда бы не была обнаружена фиброзная дисплазия бедренной кости, лечение обязательно будет предусматривать оперативное вмешательство. Стоит сказать, что в большинстве случаев оно проходит удачно и не влечет осложнений.
Фиброзная дисплазия малой берцовой кости
Поражение малой берцовой кости, как правило, долго остается незамеченным и не влечет сильной деформации конечности. Даже боли часто возникают не сразу, а лишь через некоторое время. По сравнению с вышеописанным случаем, при диагнозе фиброзная дисплазия малой берцовой кости, лечение проходит и быстрее, и эффективнее, хотя также подразумевает хирургическую операцию с резекцией и трансплантацией.
Чаще всего, воздействие патологии ограничивается локальным участком кости, и не вредит работе внутренних систем организма. Если поражение не обширное и присутствует только на одной кости, прогноз лечения является благоприятным и практически всегда имеет положительный исход.В случае, если диагностирована деформация костей конечностей или фиброзная дисплазия черепа, лечение следует начинать немедленно, ведь только так можно сохранить максимальное количество здоровой костной ткани. Не теряйте драгоценное время, обратитесь к специалистам нашей клиники за качественной медицинской помощью. Симптоматика проявления всегда разнообразна, а потому где-бы не была обнаружена патология, лечение необходимо подбирать в индивидуальном порядке.
Противопоказания к операции
Оперативное вмешательство при лечении фиброзной дисплазии имеет свои противопоказания и рекомендовано не всем. Выбирать другие методы воздействия стоит, когда:
- Болезнь только начала развиваться, 1-2 ее очага еще малы и не несут особой угрозы
- Речь идет о ребенке и расположение небольшого очага не подвержено сильной компрессии. В этом случае остается вероятность, что развитие патологии сойдет на нет самостоятельно, однако постоянное медицинское наблюдение все же требуется
- Процесс распространен в больших масштабах и задействовал множество костей. Таким пациентам рекомендованы другие способы лечения, в том числе медикаментозное.
Сегодня медицина располагает достаточными возможностями, чтобы давать положительные прогнозы в случаях с самыми обширными поражениями.
Последствия запущенной патологии
Несвоевременное обращение к врачу провоцирует следующие осложнения:
- Злокачественная трансформация – опухоли, хондросаркомы, остеосаркомы, фибросаркомы.
- На фоне болезни развивается сопутствующая патология – нарушение слуха, зрения, появляются мигрени, развивается рахитизм, нарушается ритм сердца.
- Гигантизм и акромегалия – повышенная активность гормона роста.
Прогнозы врачей часто неутешительны. Хотя, в большинстве случаев, это не смертельное заболевание, однако часто ведет к инвалидности.
На фоне частых переломов нарушается естественная фиксация скелета, нарушается общая пропорция строения тела. В то же врем, при одиночных или небольших очагах фиброзной дисплазии костей, прогнозы положительны. Это не опасно и угрозы не представляет.
Составляя примерно 5,5% от всех заболеваний костной ткани и 9,5% от доброкачественных костных опухолей (по данным предоставленным М.В. Волковым) болезнь, тем не менее заслуживает более пристального внимания. С каждым годом ей болеет все больше детей и пожилых.Неправильно сформированные костные органы понижают опорную функцию скелета. Такая аномалия сопровождается не только деформацией кости, но также частыми переломами. При множественной локализации может привести к инвалидности.
Осложнения
Частота рецидивов фиброзной дисплазии, даже после выскабливания и костной пластики, является высокой. Тем не менее, большинство одиночных поражений стабилизируются с скелетной зрелостью. Как правило, одиночная форма не трансформируется в множественную.
Фиброзная дисплазия.
В 1927 г. В.Р. Брайцев на XIX съезде российских хирургов первым подробно привел точное описание клинической, рентгенологической, микроскопической картины измененных костей, сообщил о микроскопическом строении очага фиброзной дисплазии. Он считал, что в основе заболевания лежит «отклонение функций остеобластической мезенхимы... Остеобластическая мезенхима создает кость незаконченного строения». Поэтому нужно согласиться с мнением Т.П. Виноградовой (1973), что гораздо больше оснований присвоить фиброзной дисплазии костей имя В.Р. Брайцева, чем называть ее болезнью Лихтенштейна или Лихтенштейна-Яффе, которые лишь уточнили и дальше развили положения В.Р. Брайцева.
В.Р. Брайцев описал фиброзную дисплазию также в журналах «Новая хирургия» (1928) и «Archiv klinische Chirurgi» (1928), т.е. на 10 лет раньше J. Lichtenstein, который в 1938 г. сообщил об этом заболевании, а в 1942 г. описал 15 собственных наблюдений.
Необходимо исправить эту историческую несправедливость: заслуга В.Р. Брайцева в открытии новой нозологической единицы - фиброзной дисплазии костей - очевидна.
В.Р. Брайцев в 1927 г. на XIX съезде Российских хирургов сделал также доклад, посвященный местной остеодистрофии - osteodystrophia fibrosa localisata (cystica). Он говорил: «Хирургов особо интересует практическая сторона дела, но целесообразность хирургических мероприятий при местной остеодистрофии может базироваться только на полной ясности сущности заболевания». Хорошо зная мировую литературу по этому вопросу, он на основании трех собственных наблюдений выдвигает новую оригинальную теорию происхождения, сущности заболевания, выделяет его в самостоятельную нозологическую единицу, обосновывает причины развития фиброзной ткани кист и рекомендует методы лечения. Описание морфологической картины фиброзной дисплазии необычайно точно. В заключение он делает следующие выводы.
1. Сущность фиброзной остеодистрофии состоит в функциональном отклонении остеобластической мезенхимы при развитии кости в эмбриональном периоде, вследствие чего с самого начала создается своеобразная кость с фиброзным костным мозгом, способным разрастаться и давать «остеоидную ткань и кость незаконченного типа».
2. Такое отклонение функции остеобластической мезенхимы может иметь место в изолированных участках единой кости, может распространяться на целую кость и даже на многие кости скелета.
3. Рост фиброзной ткани является активным, но энергия роста в разных случаях различна. В одних случаях процесс протекает тихо, медленно, в других - бурно, сопровождается большим полиморфизмом клеток, что морфологически приближает его к саркоматозному.
4. Солитарные костные кисты, по данным, полученным многими авторами, развиваются на почве osteodystrophia fibrosa вследствие отека и разжижения центральных фиброзных разрастаний, а также, возможно, на почве кровоизлияний в фиброзную ткань».
В. Р. Брайцев рекомендовал выполнять поднадкостничную резекцию на протяжении с замещением дефекта аутотрансплантатами, ибо «патологическая фиброзная ткань, как видно из гистологического исследования, пронизывает костную оболочку вплоть до надкостницы».
В прениях по его докладу выступали такие крупнейшие хирурги, как И.И. Греков, С.П. Федоров, Н.Н. Петров, но из их выступлений ясно, что они недооценили уникальные данные, полученные В.Р. Брайцевым, - открытие им новой нозологической единицы. Все эти хирурги, как и Н.Н. Теребинский и Т.Н. Краснобаев, говорили только о кистах костей, которые им встречались часто и по поводу которых они иногда делали операции.
Под нашим наблюдением в стационаре было 245 больных с фиброзной дисплазией; число больных с полиоссальным поражением было значительно больше, чем число пациентов с монооссальным процессом, нуждавшихся в оперативном лечении.
По данным литературы, монооссальная и полиоссальная формы фиброзной дисплазии наблюдаются почти одинаково часто, однако, по сообщению М.К. Климовой (1970), все же несколько чаще встречается полиоссальная форма, это же отмечает и М.В. Волков (1968, 1985).
Клиника. С резкими деформациями скелета больные рождаются редко. Симптомы фиброзной дисплазии появляются обычно в детском возрасте и характеризуются разнообразием: это или незначительные болевые ощущения чаще в бедрах, или появление деформации и ее нарастание, или патологический перелом вследствие сильной и неадекватной травмы, при этом правильный диагноз ставят не всегда.
При полиоссальной форме фиброзной дисплазии наиболее часто поражаются большеберцовая, бедренная, малоберцовая, плечевая, лучевая, локтевая кости. Частота поражения (по мере убывания) плоских костей: кости таза, кости черепа, позвонки, ребра, лопатка. Сравнительно часто поражаются кости стопы и кисти (но не кости запястья).
Дети с синдромом Олбрайта иногда рождаются с выраженными деформациями и, конечно, с типичным пигментным пятном. После первого проявления болезни как клинические, так и рентгенологические признаки могут прогрессировать и внутрикостная форма болезни может перейти затем в форму с поражением всего кортикального слоя или в области одного из очагов, чаще всего в верхнем конце бедренной кости или на протяжении всего диафиза, что свидетельствует о различной активности диспластического процесса. Эпифизы костей, как правило, не бывают поражены. Прогрессирование процесса у детей и лиц молодого возраста довольно часто сопровождается переломами. По наблюдениям А.И. Снеткова (1984), у больного, оперированного в 4-летнем возрасте (краевая резекция, удаление фиброзной ткани, костная аллопластика), через 7 лет наблюдалась перестройка аллотрансплантатов с зонами их лизиса, обусловленных ростом новых патологических очагов. Таким образом, имеется запрограммированность в развитии дисплазии: диспластическая фиброзная ткань развивается у некоторых больных в участках кости, которые ранее рентгенологически казались нормальными.
Л.Н. Фурцева и др. (1991) выявили у больных с фиброзной дисплазией значительные нарушения глюкокортикоидной функции коры надпочечников: «Уровень кальция при всех видах болезни повышен, но не пропорционально обширности поражения костной ткани; при этом экскреция кальция с мочой снижена по сравнению с нормой. Более выражено снижение при полиоссальной форме, чем при монооссальной. При ограниченных формах болезни фосфатурия снижена, при обширных поражениях костной ткани отмечается лишь тенденция к снижению. Общий аминазот и общий оксипролин мочи повышены при обширных процессах, причем при синдроме Олбрайта и полиоссальной форме с распространенными очагами поражения экскреция аминокислот достоверно выше».
Сердечно-сосудистая система: чаще у больных с полиоссальной формой наблюдается синусовая тахикардия - 96-140 в 1 мин, реже на ЭКГ отмечается синусовая аритмия и у большинства больных артериальная гипотония - 115/60 и даже 95/50 мм рт.ст., при этом у некоторых пациентов нарушается метаболизм в мышце сердца. Отмечается повышение СОЭ: у больных с монооссальной формой - до 15-27 мм/ч, с полиоссальной - до 22- 45 мм/ч. При изучении функции надпочечников определялось содержание 11-оксикортикостероидов (11-ОКС) в плазме; у больных с полиоссальной формой выявлено нарушение функционального состояния коры надпочечников, о чем свидетельствовали менее выраженное повышение уровня общих и активных 11 -ОКС плазмы крови и ослабленная или парадоксальная ответная реакции на введение адренокортикотропного гормона (АКТГ).
Одна больная 30 лет с полиоссальной формой умерла во время операции в 1974 г. от внезапного падения артериального давления; вторая - в возрасте 19 лет умерла после операции в 1978 г. от прогрессирующей легочно-сердечной недостаточности. При патологоанатомическом исследовании, кроме типичных изменений в костях, были обнаружены сходные изменения: поликистоз яичников, аденоматоз коркового слоя надпочечников, щитовидной железы, передней доли гипофиза и гиперплазия вилочковой железы.
А.И. Морозов, В.П. Иванников (1972), изучая случай «болезни Олбрайта» у больной 16 лет, выявили на электроэнцефалограмме изменения глубоких срединно расположенных структур мозга. А.Г. Поваринский, З.К. Быстрова с помощью энцефалографических исследований, проведенных параллельно с неврологическими исследованиями, установили глубокие и характерные именно для данного заболевания нарушения функции головного мозга и неустойчивость церебрального гомеостаза в результате расстройства регуляторных механизмов, находящихся в области глубоких структур. Все это заставило нас последние 20 лет тщательно обследовать больных с фиброзной дисплазией, особенно с полиоссальной формой.
У ряда больных эта дисплазия протекает скрыто. Мы консультировали профессора-хирурга 62 лет, у которого впервые случайно на рентгенограммах была обнаружена фиброзная дисплазия всей левой бедренной и большеберцовой костей, и показаний к оперативному лечению не установили. Мы не считаем, что всех больных, у которых обнаружена фиброзная дисплазия, следует оперировать, особенно с внутрикостной формой. Показаниями к операции являются боли, обусловленные прогрессирующей деформацией, усталостными переломами, наличие кист с резким истончением кортикального слоя, хромота, укорочение конечности, сдавление спинного мозга и т.д. При переломе на месте кисты мы проводим консервативное лечение, выжидаем 8 мес после срастания, и если киста остается прежних размеров или прогрессирует, - оперируем.
М.В. Волков (1985) различает полиоссальную, монооссальную и регионарную формы фиброзной дисплазии, а по характеру изменений в кости - очаговую и диффузную. Мы предлагаем клиническую классификацию с более детальным описанием особенностей каждой формы, используя предложенное нами понятие «память формы кости», однако следует учитывать, что фиброзная дисплазия - патологический процесс, имеющий бесчисленное количество вариантов и переходных форм.
Клиническая классификация фиброзной дисплазии костей (по С.Т. Зацепину)
Предложенная нами классификация включает следующие формы. I. Внутрикостная форма фиброзной дисплазии: очаги фиброзной ткани могут быть единичными, множественными, занимать какой-либо отдел кости или кость на всем протяжении, однако кортикальный слой может быть истончен, но сохраняет нормальное строение - форма костей остается правильной, так как нет нарушения памяти формы кости. Могут быть поражены одна кость, кости различных сегментов конечности, т.е. процесс бывает или монооссальным, или полиоссальным.
Адекватной операцией является полное удаление фиброзной ткани путем краевой резекции кости необходимой длины, удаление фиброзной ткани и замещение полости консервированными костными гомотрансплантатами, Операция может считаться радикальной, если долотом тщательно обработаны стенки полости, где располагалась фиброзная ткань. При этой форме часто развиваются кисты в центре фиброзных масс; кисты достигают кортикального слоя и истончают его, в результате часто бывают патологические переломы (рис. 15.1). Чаще прибегают к двухэтапной тактике: 1) накладывают скелетное вытяжение - отломки хорошо срастаются, так как кортикальный слой и надкостница нормальны; нередко кистозные полости исчезают, а если нет, то - 2) производят краевую резекцию, удаление фиброзных масс, костную аллопластику или выполняют операцию по нашей методике (см. ниже).
II . Патологический процесс захватывает все элементы кости: область костномозгового канала, кортикальный слой, спонгиозу метафизов, чаще поражаются длинные кости на всем протяжении, однако степень выраженности патологического процесса бывает различной; обычно это полиоссальное поражение. Поражение всех элементов, образующих кость (тотальное ее поражение), снижает ее механическую прочность, приводит к постепенно наступающим деформациям, усталостным переломам. При этой форме фиброзной дисплазии ВЫРАЖЕН СИНДРОМ НАРУШЕНИЯ ПАМЯТИ ФОРМЫ КОСТИ. Адекватных радикальных оперативных вмешательств нет (кроме удаления целиком пораженной кости. Широко применяются ортопедические корригирующие остеотомии с аллопластикой и металлическими конструкциями.
Опухолеподобные разрастания очагов фиброзной ткани могут достигать больших размеров, что свидетельствует о большей массивности процесса, но наблюдаются редко.
III. Опухолевые формы фиброзной дисплазии.
IV. Синдром Олбрайта - особая форма дисплазии, когда наряду с полиоссальной или практически генерализованной формой - тотальной фиброзной дисплазией костей - наблюдаются ряд эндокринных расстройств с ранним половым созреванием у женщин, полями пигментации на коже, нарушением пропорций тела, часто небольшим ростом; тяжелые деформации костей конечностей, таза, позвоночника, костей основания черепа, выраженные изменения сердечно-сосудистой и других систем организма. В течение жизни процесс прогрессирует, деформации костей постепенно увеличиваются. Резко выражен синдром нарушения памяти формы кости.
Существует много вариантов этой формы заболевания, ни один больной не повторяет другого, обязательно чем-либо отличается. Изучение морфологического строения патологической фиброзной и костной ткани у больных с этой формой дисплазии показало, что различным клиническим проявлениям этой дисплазии соответствует большое разнообразие гистологической картины, поэтому задачей исследователей является изучение и клинико-рентгеноморфологическое сопоставление, которое несомненно позволит выделить подгруппы больных.
V. Фиброзно-хрящевая дисплазия костей как особая форма в нашей стране выделена и описана М.А. Берглезовым и Н.Г. Шуляковской в 1963 г., наблюдавшими больного с резко выраженной клинико-рентгеноморфологической картиной. В описываемых наблюдениях на первый план выступают проявления хрящевой дисплазии, нередки случаи развития хондросаркомы.
VI. Обызвествляющаяся фиброма длинных костей относится к особому виду фиброзной дисплазии, которая была описана в 1958 г. Н.Е. Schlitter, R.L. Kempsom (1966), изучавшими ее под электронном микроскопом.
Т.О. Goerghen и соавт. (1977) представили описание 2 больных, у одного из которых после кюретажа наступил рецидив и была произведена резекция вместе с надкостницей на протяжении 10 см, но через 1 год отмечен небольшой рецидив в конце нижней части большеберцовой кости - это было единственное наблюдение, когда опухоль рецидивировала. Всего описано 8 таких опухолей, локализовавшихся в большеберцовой кости, и одна опухоль в плечевой кости. По гистологическому строению опухоли идентичны наблюдаемым в костях лицевого черепа и челюстях.
С.Т.Зацепин
Костная патология взрослых
Р. М. Рзаев
Фиброзная дисплазия - это заболевание костей, в основе которой лежит опухолеподобный процесс, связанный с неправильным развитием остеогенной мезенхимы . При этом идет процесс замещения костной ткани фиброзной, в результате которого возникает деформация костей. Причины развития данной патологии недостаточно ясны. В зависимости от распространения очага поражения различают монооссальную (когда в процесс вовлекается одна кость) и полиоссальную (когда поражаются несколько костей) формы фиброзной дисплазии.
В доступной литературе нам не удалось найти сведений о фиброзной дисплазии основания черепа, в связи с чем считаем целесообразным привести собственное наблюдение больной с полиоссальной фиброзной дисплазией основания черепа, у которой для удаления очага поражения нами была произведена операция по собственной методике .
Больная Н., 35 лет, поступила в отделение 14.03.91 с жалобами на постоянную головную боль, выпячивание левого глазного яблока и двоение в глазах. Заболевание началось в начале 1989 г.,„ когда больная заметила выпячивание левого глазного яблока. В дальнейшем к этому присоединились головная боль и двоение в глазах. При обращении к врачу пациентке был поставлен диагноз: глаукома и назначено симптоматическое лечение, которое не привело к улучшению состояния. С помощью КТ было обнаружено „новообразование основания черепа. Больная была направлена в наше отделение для решения вопроса о возможности проведения хирургического вмешательства.
При поступлении состояние пациентки удовлетворительное, отмечается левосторонний экзофтальм. Со стороны внутренних и ЛОР-органов патологических изменений не обнаружено. Показатели анализов крови и мочи без патологических изменений.
Заключение окулиста: левосторонний экзофтальм, начальные явления застоя соска зрительного нерва. Зрение удовлетворительное (Vis.OD = 1,0; OS = 0,9). Подвижность глазных яблок не ограничена.
На компьютерных томограммах прослеживается компактное уплотнение, характерное для диспластической болезни костей, локализующееся преимущественно в теле клиновидной кости слева (рис. 1, а . Обозреваются очаги „«вздутия» клиновидной кости, за счет чего ее тело приобретает округлую форму. Очаг поражения захватывает верхнюю, переднюю и боковую поверхности большого, а также нижнюю поверхность малого крыла клиновидной кости. За счет деформации задних отделов верхней и наружной стенок левой глазницы верхнеглазничная щель сужена. Отмечается компрессия зрительного нерва и смещение левого глазного яблока кпереди (рис. 1, б ).
25.04.91 произведена операция - удаление очага фиброзной дисплазии основания черепа подходом через подвисочную ямку слева. Под эндотрахеальным наркозом произведен дугообразный разрез кожи, начиная от переднего края левой височной области и заканчивая на уровне мочки ушной раковины. После рассечения подкожно-жирового слоя произведена отсепаровка и смещение кожного лоскута до обнажения височно-околоушной области. Далее скуловая дуга с обеих сторон рассечена наискось, после чего произведена отсепаровка височной мышцы от кости (в дальнейшем мышца используется для облитерации послеоперационной полости). После смещения вниз мобилизованной височной мышцы и отсеченной скуловой дуги (вместе с прикрепленной жевательной мышцей) произведено рассечение связок височно-нижнечелюстного сустава. Затем при помощи ранорасширителя Госсе, введенного в операционную рану (один крючок расширителя вводится в суставную ямку), произведено смещение вниз головки нижней челюсти. Это позволило расширить операционную рану, отделить мягкие ткани от основания черепа и обнажить подвисочную ямку. Выделенная при этом средняя артерия твердой мозговой оболочки коагулирована и рассечена около остистого отверстия. Начиная от боковой поверхности большого крыла клиновидной кости, под контролем операционного микроскопа при помощи бора и электроотсоса удалены подвисочный гребешок и скуловой край височной поверхности большого крыла одноименной кости. Кости резецированы до обнажения поверхности твердой мозговой оболочки височной доли головного мозга. На этом этапе операции была достигнута подвисочная ямка, на верхней стенке которой (на уровне тела клиновидной кости) располагался беловато-серого цвета очаг патологической ткани. Видимая часть патологической ткани доходила до переднего отдела дна височной ямки (до боковой поверхности большого крыла клиновидной кости). Используя бор и хирургические ложки (под контролем операционного микроскопа) очаги патологической ткани были удалены вместе с пораженными участками основания черепа и костей лицевого скелета. При этом установлено, что верхняя, передняя и боковая поверхности большого крыла, а также нижняя поверхность малого крыла клиновидной кости были вовлечены в патологический процесс. После осуществления гемостаза произведена облитерация послеоперационной полости височной мышцей, которая также заполнила дефекты, возникшие после операции на основании черепа, задних отделах верхней и наружной стенки глазницы. Затем головка нижней челюсти возвращена в суставную ямку, а скуловая дуга зафиксирована проволокой на прежнем месте. На завершающем этапе операции произведено дренирование операционной раны и наложены швы на кожу.
При патогистологическом исследовании в препарате обнаружена волокнистая соединительная ткань, замещающая костный мозг. В отдельных ее участках определяются малообызвествленные костные балки, образующие губчатую кость разной зрелости. Местами волокнистая ткань состоит из хаотично расположенных пучков зрелых коллагеновых волокон и веретенообразных клеток. Заключение: фиброзная дисплазия.
Больная выписана из стационара в хорошем состоянии на 31-й день после операции. Исчезли экзофтальм и диплопия. При осмотре через 6 и 12 мес после операции пациентка жалоб не предъявляла. На компьютерных томограммах признаков рецидива заболевания не обнаружено (рис. 2 ,). Единственным изъяном у больной, бросающимся в глаза после операции, была незначительная деформация (в виде впадины) и малозаметный рубец в височной области, скрывающийся под волосами (рис. 3 ).
Таким образом, приведенное наблюдение свидетельствует о возможности развития полиоссальной фиброзной дисплазии на основании черепа, распознавание которой затруднено. Хирургическое вмешательство является оптимальным методом лечения больных с данной патологией. Радикализм вмешательства может быть достигнут путем операции (по автору) с применением подхода через подвисочную ямку. КТ позволяет идентифицировать патологическую ткань при данной патологии, определить границы распространения очага поражения и судить об эффективности проведенного лечения.
Литература
1. Рзаев P.M. Способ удаления опухоли основания черепа. Патент 980024 от 09.11.92 г. Официальный бюллетень патентно-лицензионного комитета по науке и технике Азербайджанской республики. Баку 1998; 37-38.
2. Струков А.И., Серов В.В. Патологическая анатомия: Учебник. Изд.

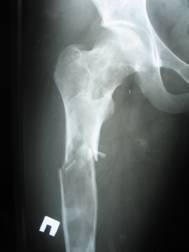 Фиброзная дисплазия
- заболевание, характеризующееся нарушением развития (дисплазия) скелета, при котором нормальная кость замещается фиброзной тканью с элементами диспластически изменённой кости. Выделяют монооссальную (около 85% случаев), мономелическую (поражено несколько соседних костей одной конечности, плечевого или тазового пояса) и полиоссальную (около 5% случаев) формы. Фиброзная дисплазия как аномалия развития иногда сочетается с внескелетными расстройствами: 1) полиоссальная форма поражения сочетается с преждевременным половым созреванием и пигментными пятнами на коже в виде кофейных пятен (Albright’s syndrome); 2) сочетание фиброзной дисплазии с миксомами мягких тканей (Mazabraud’s syndrome). Встречается в любом возрасте, наиболее часто в первые 3 десятилетия жизни (70% больных). Монооссальная форма несколько чаще встречается у лиц мужского пола, при полиоссальной форме соотношение лиц мужского и женского пола 2: 1. Поражается любая кость, наиболее частая локализация: проксимальная часть бедренной кости, большеберцовая и плечевая кости, рёбра, кости черепа, шейного отдела позвоночника. Поражение костей позвоночника только в 2,5% случаев.
Фиброзная дисплазия
- заболевание, характеризующееся нарушением развития (дисплазия) скелета, при котором нормальная кость замещается фиброзной тканью с элементами диспластически изменённой кости. Выделяют монооссальную (около 85% случаев), мономелическую (поражено несколько соседних костей одной конечности, плечевого или тазового пояса) и полиоссальную (около 5% случаев) формы. Фиброзная дисплазия как аномалия развития иногда сочетается с внескелетными расстройствами: 1) полиоссальная форма поражения сочетается с преждевременным половым созреванием и пигментными пятнами на коже в виде кофейных пятен (Albright’s syndrome); 2) сочетание фиброзной дисплазии с миксомами мягких тканей (Mazabraud’s syndrome). Встречается в любом возрасте, наиболее часто в первые 3 десятилетия жизни (70% больных). Монооссальная форма несколько чаще встречается у лиц мужского пола, при полиоссальной форме соотношение лиц мужского и женского пола 2: 1. Поражается любая кость, наиболее частая локализация: проксимальная часть бедренной кости, большеберцовая и плечевая кости, рёбра, кости черепа, шейного отдела позвоночника. Поражение костей позвоночника только в 2,5% случаев.
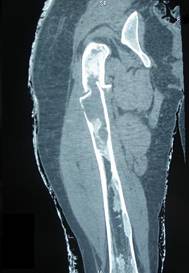
 Клиническая картина.
Боли различной интенсивности, искривление и деформация костей, патологические переломы.
Клиническая картина.
Боли различной интенсивности, искривление и деформация костей, патологические переломы.
Рентгенологически - литическое поражение с чёткими контурами и склерозированными краями; может быть вздутие кости, патологический перелом.
Патоморфология.
Макроскопически - плотная ткань бело-серого цвета с мелкими включениями костной плотности; патологическая ткань почти всегда располагается только внутри костномозгового канала.
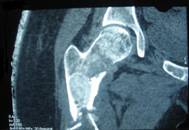 Микроскопия.
Соединительнотканная строма с костными трабекулами примитивного строения, миксоидными изменениями, иногда формируются структуры типа цементом, очаги хондроидной ткани, кисты. Костные трабекулы лишь иногда ограничены остеобластами. Цитологическая атипия и митозы не характерны. В очень редких случаях может наблюдаться атипизм клеток, связанный с дегенеративными или регрессивными изменениями.
Микроскопия.
Соединительнотканная строма с костными трабекулами примитивного строения, миксоидными изменениями, иногда формируются структуры типа цементом, очаги хондроидной ткани, кисты. Костные трабекулы лишь иногда ограничены остеобластами. Цитологическая атипия и митозы не характерны. В очень редких случаях может наблюдаться атипизм клеток, связанный с дегенеративными или регрессивными изменениями.
Дифференциальная диагностика. Остеофиброзная дисплазия, гигантоклеточная репаративная гранулёма кости, болезнь Педжета, высокодифференцированная центральная остеосаркома, паростальная остеосаркома.
Лечение. Краевая резекция кости с последующей пластикой дефекта. При выраженных деформациях костей, краевая резекция должна сочетаться с корригирующими остеотомиями с накостным или внутрикостным остеосинтезом.
Исход благоприятный; озлокачествление фиброзной дисплазии наблюдается в 0,4% случаев, при Albright’s syndrome - в 4% случаев, чаще в возрасте 30–40 лет. В основном озлокачествляется фиброзная дисплазия, локализующаяся в костях лицевого скелета (нижняя и верхняя челюсти), затем бедренная кость и кости таза.